proizvodi Категорија
- ФМ предајник
- КСНУМКС-КСНУМКСв КСНУМКСв-КСНУМКСв КСНУМКСкв-КСНУМКСкв КСНУМКСкв +
- ТВ предајник
- КСНУМКС-КСНУМКСв КСНУМКС-КСНУМКСкв КСНУМКСкв-КСНУМКСкв
- ФМ антена
- ТВ Антена
- антена принадлежности
- кабл конектор Сплиттер думми лоад
- Транзистор рф
- Напајање
- Аудио Опрема
- ДТВ Фронт Енд опрема
- линк систем
- ЛИС систем Микроталасна Линк систем
- ФМ радио
- power Метер
- Остали производи
- Специјално за коронавирус
производи Тагс
Фмусер сајтови
- ес.фмусер.нет
- ит.фмусер.нет
- фр.фмусер.нет
- де.фмусер.нет
- аф.фмусер.нет -> африкаанс
- ск.фмусер.нет -> албански
- ар.фмусер.нет -> арапски
- хи.фмусер.нет -> Арменски
- аз.фмусер.нет -> азербејџански
- еу.фмусер.нет -> баскијски
- бе.фмусер.нет -> белоруски
- бг.фмусер.нет -> бугарски
- ца.фмусер.нет -> каталонски
- зх-ЦН.фмусер.нет -> кинески (поједностављени)
- зх-ТВ.фмусер.нет -> кинески (традиционални)
- хр.фмусер.нет -> хрватски
- цс.фмусер.нет -> чешки
- да.фмусер.нет -> дански
- нл.фмусер.нет -> холандски
- ет.фмусер.нет -> естонски
- тл.фмусер.нет -> филипински
- фи.фмусер.нет -> фински
- фр.фмусер.нет -> француски
- гл.фмусер.нет -> галицијски
- ка.фмусер.нет -> грузијски
- де.фмусер.нет -> немачки
- ел.фмусер.нет -> грчки
- хт.фмусер.нет -> хаићански креол
- ив.фмусер.нет -> хебрејски
- хи.фмусер.нет -> хинду
- ху.фмусер.нет -> мађарски
- ис.фмусер.нет -> исландски
- ид.фмусер.нет -> индонежански
- га.фмусер.нет -> ирски
- ит.фмусер.нет -> италијански
- ја.фмусер.нет -> јапански
- ко.фмусер.нет -> корејски
- лв.фмусер.нет -> летонски
- лт.фмусер.нет -> Литвански
- мк.фмусер.нет -> македонски
- мс.фмусер.нет -> малајски
- мт.фмусер.нет -> малтешки
- но.фмусер.нет -> норвешки
- фа.фмусер.нет -> перзијски
- пл.фмусер.нет -> пољски
- пт.фмусер.нет -> португалски
- ро.фмусер.нет -> румунски
- ру.фмусер.нет -> руски
- ср.фмусер.нет -> српски
- ск.фмусер.нет -> словачки
- сл.фмусер.нет -> Словеначки
- ес.фмусер.нет -> шпански
- св.фмусер.нет -> свахили
- св.фмусер.нет -> шведски
- тх.фмусер.нет -> Тајландски
- тр.фмусер.нет -> турски
- ук.фмусер.нет -> украјински
- ур.фмусер.нет -> урду
- ви.фмусер.нет -> Вијетнамски
- ци.фмусер.нет -> велшки
- ии.фмусер.нет -> јидиш
Приручник за превенцију и лечење ЦОВИД-19



Предговор
Ово је глобални рат без преседана, а човечанство се суочава са истим непријатељем, новим коронавирусом. А прво бојиште је болница у којој су наши војници медицински радници. Да бисмо осигурали да се овај рат може победити, прво морамо бити сигурни да је нашем медицинском особљу загарантовано довољно ресурса, укључујући искуство и технологије. Такође, морамо осигурати да је болница бојно поље где елиминишемо вирус, а не где нас вирус победи. Стога су Фондација Јацк Ма и Алибаба сазвали групу медицинских стручњака који су се управо вратили са фронта борбе против пандемије. Уз подршку Прве придружене болнице, Медицинска школа Универзитета Зхејианг (ФАХЗУ), брзо су објавили водич о клиничком искуству како лечити овај нови коронавирус. Водич за лечење нуди савете и напомене против пандемије за медицинско особље широм света које ће се ускоро придружити рату. Моја посебна захвалност упућује медицинском особљу из ФАХЗУ-а. Иако су преузели огромне ризике у лечењу пацијената са ЦОВИД-19, забележили су своје свакодневно искуство што се одражава на овај Приручник. У протеклих неколико дана на ФАХЗУ су примљена 104 потврђена пацијента, укључујући 78 тешких и критично болесних. Захваљујући пионирским напорима медицинског особља и примјени нових технологија, до данас смо били сведоци чуда. Није заражено ниједно особље и није било пропуштене дијагнозе нити смрти пацијената. Данас, са ширењем пандемије, та су искуства највреднији извори информација и најважније оружје за медицинске раднике на линији фронта. Ово је потпуно нова болест, а Кина је прва оболела од пандемије. Изолација, дијагноза, лечење, заштитне мере и рехабилитација су започели од почетка. Надамо се да ће овај Приручник лекарима и медицинским сестрама у другим погођеним областима пружити драгоцене информације тако да не морају сами да уђу на ратиште. Ова пандемија уобичајен је изазов са којим се суочило човечанство у доба глобализације. У овом тренутку, дељење ресурса, искустава и лекција, без обзира ко сте, наша је једина шанса за победу. Прави лек за ову пандемију није изолација, већ сарадња. Овај рат је тек почео.

Први део Управљање превенцијом и контролом
I. Управљање изолационим подручјем
1. Клиника за грозницу
1.1 Изглед
(1) Здравствене установе морају поставити релативно независну клинику за грозницу која укључује ексклузивни пролаз у једном смеру на улазу у болницу са видљивим знаком;
(2) Кретање људи мора следити принцип "три зоне и два пролаза": контаминирана зона, потенцијално контаминирана зона и чиста зона обезбеђена и јасно разграната, и две тампон зоне између контаминиране зоне и потенцијално контаминиране зоне. ;
(3) За контаминиране ствари треба да се обезбеди независан пролаз; поставите визуелно подручје за једносмјерну доставу предмета из канцеларијског простора (потенцијално контаминиране зоне) у изолациону одјелу (контаминирана зона);
(4) Медицинско особље мора да обухвати и узме заштитну опрему одговарајућим поступцима. Направите дијаграме токова различитих зона, обезбедите огледала у пуној дужини и строго поштујте пешачке стазе; (5) За надгледање медицинског особља на стављању и уклањању заштитне опреме за спречавање контаминације постављају се техничари за спречавање и контролу инфекције;
(6) Сви предмети у контаминираној зони који нису дезинфиковани не смеју се уклањати.
1.2 Распоред зона
(1) поставити независну собу за испитивање, лабораторију, собу за осматрање и собу за оживљавање;
(2) Успоставити подручје претходног прегледа и тријаже за обављање прелиминарног прегледа пацијената;
(3) Одвојене зоне дијагностике и лечења: они пацијенти са епидемиолошком историјом, врућицом и / или респираторним симптомима биће усмерени у болесничку зону сумње ЦОВИД-19; они пацијенти са редовном грозницом, али без јасне епидемиолошке историје, не смеју бити усмерени у зону обољелих од обичне грознице.
1.3 Управљање пацијентима
(1) Пацијенти са грозницом морају да носе медицинске хируршке маске;
(2) Само пацијентима је дозвољено да уђу у чекаоницу да не би дошло до гужве;
(3) Трајање посете пацијента мора се смањити да би се избегле укрштене инфекције;
(4) Едуцирати пацијенте и њихове породице о раном откривању симптома и суштинским превентивним акцијама.
1.4 Сцреенинг, пријем и искључење
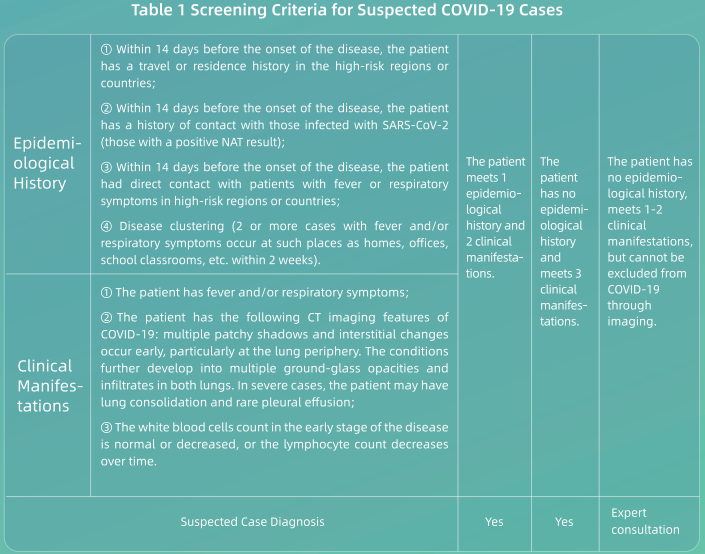
(1) Сви здравствени радници морају у потпуности разумети епидемиолошке и клиничке карактеристике ЦОВИД-19 и прегледати пацијенте у складу са нижим критеријумима за скрининг (видети Табелу 1);
(2) Испитивање нуклеинске киселине (НАТ) врши се на оним пацијентима који испуњавају критеријуме скрининга за сумњиве пацијенте;
(3) Пацијентима који не испуњавају горње критеријуме за скрининг, ако немају потврђену епидемиолошку анамнезу, али се не може искључити да имају ЦОВИД-19 на основу њихових симптома, нарочито сликањем, препоручује се за даљу процену и добијање свеобухватна дијагноза;
(4) Сваки пацијент који тестира негативност мора се поново тестирати 24 сата касније. Ако пацијент има два негативна НАТ резултата и негативне клиничке манифестације, тада се може искључити ЦОВИД-19 и отпустити из болнице. Ако се овим пацијентима не може искључити инфекција ЦОВИД-19 на основу њихових клиничких манифестација, биће подвргнути додатним НАТ тестовима свака 24 сата док се не искључе или потврде;
(5) Они потврђени случајеви с позитивним резултатом НАТ-а признају се и третирају колективно на основу озбиљности њихових услова (опште одељење за изолацију или изолована ИЦУ).
2. Простор изолационог одељења
2.1 Обим примене
Подручје изолованог одељења укључује подручје осматрачког одељења, изолована одељења и изоловано одељење ЈИЛ. Распоред зграде и ток посла морају да испуњавају релевантне захтеве техничких прописа о изолацији болнице. Медицински радници са собама са негативним притиском спровешће стандардизовано управљање у складу са релевантним захтевима. Строго ограничите приступ изолацијама.
2.2 Изглед
Обратите се клиници за грозницу.
2.3 Услови одељења
(1) Сумњиви и потврђени пацијенти биће одвојени у различитим областима одељења;
(2) Сумњиви пацијенти ће бити изоловани у одвојеним једнокреветним собама. Свака соба мора бити опремљена објектима као што је приватно купатило, а активности пацијента треба да буду ограничене на изолацију;
(3) Потврђени пацијенти могу бити смештени у истој соби са размаком од кревета не мањим од 1.2 метра (приближно 4 стопе). Соба мора бити опремљена објектима као што је купатило, а активност пацијента мора бити ограничена на изолацију.
2.4 Управљање пацијентима
(1) Породичне посете и неге ће бити одбијене. Пацијентима треба омогућити да имају своје електронске комуникационе уређаје како би олакшали интеракцију са вољенима;
(2) Едукујте пацијенте да им помогну да спрече даље ширење Ц0ВИД-19 и обезбедите упутства о ношењу хируршких маски, правилном прању руку, понашању кашља, медицинском посматрању и кућном карантину.
И. Управљање особљем
1. Управљање токовима посла
(1) Пре рада у клиници за грозницу и изолацијском одељењу, особље мора проћи строгу обуку и прегледе како би се осигурало да зна како да обуче и уклони личну заштитну опрему. Они морају да положе такве прегледе пре него што им буде дозвољено да раде на овим одељењима.
(2) Особље треба поделити у различите тимове. Сваки тим треба да буде ограничен на највише 4 сата рада у изолацији. Тимови ће радити у изолационим одељењима (контаминираним зонама) у различито време. (3) Договорите третман, преглед и дезинфекцију за сваки тим као групу како би се смањила учесталост усељења и изласка из изолационих одељења.
(4) Пре одласка са дужности, особље се мора опрати и спровести неопходне режиме личне хигијене како би спречило могућу инфекцију респираторног тракта и слузнице.
2. Здравствени менаџмент
(1) Особље прве линије у изолационим подручјима - укључујући здравствено особље, медицинско особље и особље логистике - живеће у изолационом смештају и неће излазити без дозволе.
(2) Треба обезбедити хранљиву исхрану ради побољшања имунитета медицинског особља.
(3) Праћење и евидентирање здравственог стања целокупног особља на послу и спровођење здравственог надзора за особље у првој линији, укључујући праћење телесне температуре и респираторних симптома; помоћи у решавању било којих психолошких и физиолошких проблема који се појаве код релевантних стручњака.
(4) Ако особље има било какве релевантне симптоме попут грознице, одмах ће бити изоловани и прегледани НАТ-ом.
(5) Када особље на фронту, укључујући здравствено особље, медицинско особље и особље за имовину и логистику, заврши свој посао у изолационом подручју и врати се у нормалан живот, прво ће бити тестирано на НАТ на САРС-ЦоВ-2. Ако су негативне, биће изоловани колективно на одређеном подручју 14 дана пре него што буду отпуштени из медицинског посматрања.
Болесно управљање личном заштитом у вези са ЦОВИД-19
Напомене:
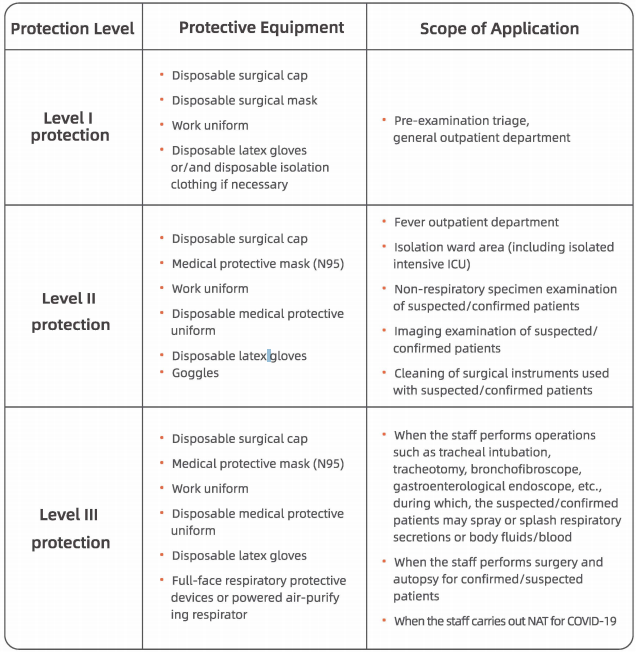
1. Све особље у здравственим установама мора носити медицинске хируршке маске;
2. Све особље које ради у хитној служби, амбулантном одељењу за заразне болести, амбулантном одељењу за респираторну негу, одељењу за стоматологију или у соби за ендоскопски преглед (попут гастроинтестиналне ендоскопије, бронхофиброскопије, ларингоскопије итд.) Мора да надогради своје хируршке маске на медицинске заштитне маске {Н95) засноване на заштити нивоа И;
3. Особље мора носити заштитни заслон за лице заснован на заштити нивоа ИИ током узимања респираторних узорака од сумњивих / потврђених пацијената.
ИВ. Протоколи болничке праксе током епидемије ЦОВИД-19
1. Смернице за ношење и уклањање личне заштитне опреме (ППЕ) за управљање пацијентима са ЦОВИД-19
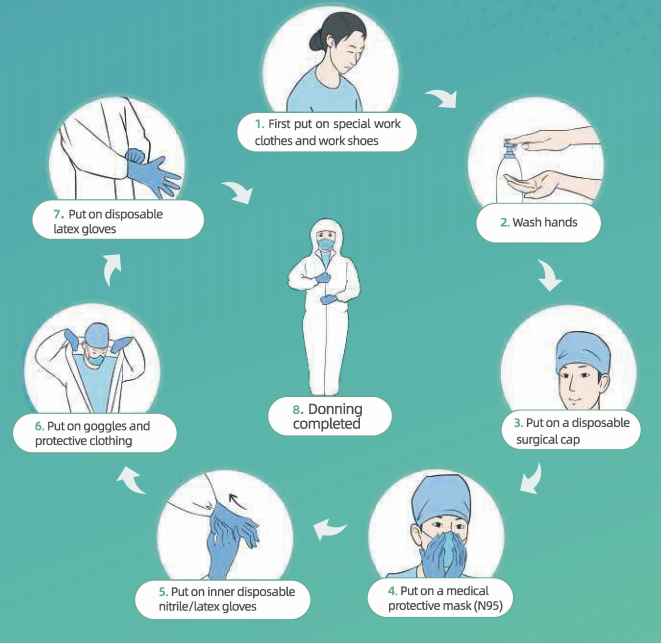
Протокол за облачење ОЗО:
·Обуците посебну радну одећу и радну обућу
• Оперите руке ~ Ставите једнократну хируршку кал) ~ Ставите медицинску заштитну маску (Н95)
• Ставите унутрашње нитритне / латекс рукавице за једнократну употребу
• Обуците заштитне наочаре и заштитну одећу (напомена: ако носите заштитну одећу без покривача за ноге, такође ставите одвојене водоотпорне навлаке за чизме), обуците заштитну хаљину за једнократну употребу (ако је потребно у одређеној радној зони) и заштитну маску / ваздушни респиратор за пречишћавање (ако је потребан у одређеној радној зони)
• налет на спољним једнократним рукавицама од латекса.
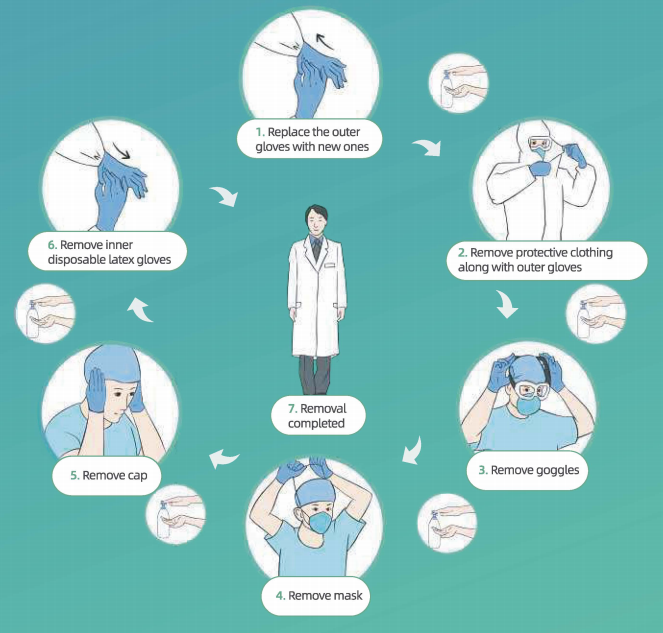
Протокол за уклањање ОЗО:
·Оперите руке и уклоните видљиве телесне течности / загађиваче крви са спољних површина обе руке
• Оперите руке, замените спољне рукавице новим
• Уклоните респиратор за прочишћавање ваздуха м самоусисавајућу маску / маску за цело лице филтера (ако се користи)
• Опрати руке
• Уклоните једнократне хаљине заједно са спољним рукавицама (ако се користе)
• Оперите руке и ставите спољне рукавице
• Уђите у подручје уклањања
Бр. ① • Оперите руке и уклоните заштитну одећу заједно са спољним рукавицама (за рукавице и заштитну одећу, окрећите их унатраг, док их ваљате) (напомена: ако се користе, уклоните водоотпорне поклопце пртљажника са одећом) • Оперите руке • Уђите у уклањање Површина
Бр. ② • Оперите руке и уклоните наочаре • Оперите руке и уклоните маску • Оперите руке и уклоните капу • Оперите руке и уклоните иннеи једнократне рукавице од латекса • Оперите руке и напустите подручје за уклањање
Бр. ③ • Опрати руке, истуширати се, обући чисту одећу и ући у чист простор.
2. Поступци дезинфекције за изоловано одељење ЦОВИД-19
2.1 Дезинфекција пода и зидова
(1) Видљиве загађиваче морају се у потпуности уклонити пре дезинфекције и руковати у складу са поступцима одлагања изливања крви и телесне течности;
(2) Дезинфикујте под и зидове дезинфицијенсом који садржи 1000 мг / Л хлора брисањем пода, прскањем или брисањем;
(3) Уверите се да се дезинфекција спроводи најмање 30 минута;
(4) Извршите дезинфекцију три пута дневно и поновите поступак у било ком тренутку када постоји контаминација.
2.2 Дезинфекција површина предмета
(1) Видљиве загађиваче треба потпуно уклонити пре дезинфекције и руковати у складу са поступцима одлагања изливања крви и телесне течности;
(2) Обришите површине предмета дезинфицијенсом који садржи 1000 мг / Л хлора или марамицама ефикасним хлором; сачекајте 30 минута, а затим исперите чистом водом. Извршите поступак дезинфекције три пута дневно (поновите у било ком тренутку када се сумња на контаминацију);
(3) Прво обришите чистија подручја, а затим онечишћенија: прво обришите површине предмета које се често не додирују, а затим обришите површине предмета које се често додирују. (Када се површина предмета обрише, замените употребљену марамицу новом).
2.3 Дезинфекција ваздуха
(1) Плаземски стерилизатори ваздуха могу се користити и континуирано радити за дезинфекцију ваздуха у окружењу са људском активношћу;
(2) Ако нема плазма стерилизатора ваздуха, сваки пут користите ултраљубичасте лампе по 1 сат. Ову операцију изводите три пута дневно.
2.4 Одлагање фекалних материја и канализације
(1) Пре испуштања у комунални дренажни систем, фекалне материје и канализација морају се дезинфиковати третирањем дезинфицијенса који садржи хлор (за почетни третман активни хлор мора бити већи од 40 мг / Л). Уверите се да је време дезинфекције најмање 1.5 сата;
(2) Концентрација укупног заосталог хлора у дезинфикованој канализацији треба да достигне 1 О мг / Л.
3. Поступци збрињавања изливања крви / течности пацијента са ЦОВИД-19
3.1 За проливање мале запремине (<10 мл) крви / телесних течности:
(1) Опција 1: Изливе треба прекрити дезинфекционим марамицама које садрже хлор (које садрже 5000 мг / Л ефективног хлора) и пажљиво их уклонити, а затим површине предмета два пута обрисати дезинфекционим марамицама које садрже хлор (које садрже 500 мг / Л ефективног хлора);
(2) Опција 2: Пажљиво уклоните проливене материјале помоћу упијајућих материјала за једнократну употребу, као што су газа, марамице итд., Који су намочени у раствору за дезинфекцију који садржи хлор од 5000 мг / Л.
3.2 За изливање велике количине крви (> 1 мл) крви и телесних течности:
(1) Прво поставите знакове који указују на присуство изливања;
(2) Извршите поступке збрињавања према доле описаној опцији 1 или 2:
Птион Опција 1: Просуте течности апсорбујте 30 минута чистим упијајућим пешкиром (који садржи пероксиоцетну киселину која може да упије до 1 Л течности по пешкиру), а затим очистите контаминирано подручје након уклањања загађивача.
Птион Опција 2: Изливање потпуно прекријте дезинфекционим прахом или прахом за избељивање који садрже састојке који упијају воду или га у потпуности прекријте материјалом који упија воду за једнократну употребу, а затим на материјал за упијање воде налијте довољну количину дезинфицијенса који садржи хлор од 10,000 30 мг / Л ( или покрити сувим пешкиром који ће бити подвргнут дезинфекцији на високом нивоу). Оставите најмање XNUMX минута пре него што пажљиво уклоните излив.
(3) Фекалне материје, секрет, повраћање итд. Од пацијената сакупљају се у посебне контејнере и дезинфикују 2 сата дезинфицијенсом који садржи 20,000 1 мг / Л хлора у омјеру расипања и дезинфекције од 2: XNUMX.
(4) Након уклањања изливених дезинфикујте површине загађене околине или предмета.
(5) Контејнери у којима се налазе загађивачи могу се натопити и дезинфиковати са 5,000 мг / Л активног дезинфицијенса који садрже хлор током 30 минута, а затим очистити.
(6) Сакупљене загађиваче треба одложити као медицински отпад.
(7) Коришћене предмете треба ставити у двослојне вреће медицинског отпада и одложити као медицински отпад.
4. Дезинфекција вишекратних медицинских средстава повезаних са ЦОВИД-19
4.1 Дезинфекција респираторима за прочишћавање ваздуха са погоном
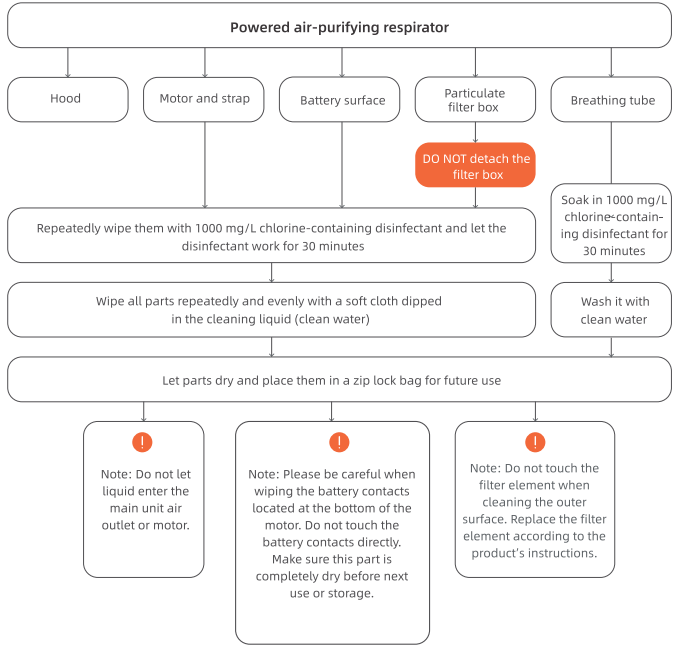
Белешка: Горе описани поступци дезинфекције заштитне напе су само за заштитне капуљаче за вишекратну употребу (искључујући заштитне капуљаче за једнократну употребу).
4.2 Поступци чишћења и дезинфекције за дигестивну ендоскопију и бронхофиброскопију
(1) Намочите ендоскоп и вентиле за вишекратну употребу у 0.23% пероксиоцетне киселине (потврдите концентрацију дезинфицијенса пре употребе да бисте били сигурни да ће бити ефикасан);
(2) Повежите перфузијску линију сваког канала ендоскопа, убризгајте 0.23% течности пероксиоцтене киселине у шприц са шприцом од 50 мл док се потпуно не напуни и сачекајте 5 минута;
(3) Одвојите линију за перфузију и оперите сваку шупљину и вентил ендоскопа специјалном четком за чишћење за једнократну употребу;
(4) Ставите вентиле у ултразвучни осцилатор који садржи ензим за његово осциловање. Повежите перфузијску линију сваког канала ендоскопом. Убризгајте 0.23% пероксиоцетне киселине у линију шприцем од 50 мл и непрекидно испирајте линију 5 минута. Убризгајте ваздух да се осуши 1 минут;
(5) Убризгајте чисту воду у линију шприцем од 50 мл и непрекидно испирајте линију 3 минута. Убризгајте ваздух да се осуши 1 минут;
(6) Извршити тест цурења на ендоскопу;
(7) Ставите у аутоматску ендоскопску машину за прање и дезинфекцију. Поставите висок ниво дезинфекције за лечење;
(8) Пошаљите уређаје у центар за снабдевање дезинфекцијом ради стерилизације етилен оксидом.
4.3 Предтретман осталих медицинских средстава за вишекратну употребу
(1) Ако нема видљивих загађивача, потопити уређај у 1 ооо мг / л дезинфицијенса који садржи хлор најмање 30 минута;
(2) Ако постоје видљиве загађиваче, потопите уређај у 5000 мг / л дезинфицијенса који садржи хлор најмање 30 минута;
(3) Након сушења, спакујте и у потпуности затворите уређаје и пошаљите их у центар за снабдевање дезинфекцијом.
5. Поступци дезинфекције заразних тканина код сумњивих или потврђених пацијената
5.1 Инфективне тканине
(1) Одећа, постељина, покривачи и јастучнице које користе пацијенти;
(2) Завесе за кревете на одељењу;
(3) Подни пешкири који се користе за чишћење околине.
5.2 Методе прикупљања
(1) Прво спакујте тканине у пластичну врећу растворљиву у води и затворите је одговарајућим кабловским везицама;
(2) Затим спакујте ову торбу у другу пластичну врећу, запечатите је кабловским везицама на начин гусјег врата;
(3) На крају, спакујте пластичну врећу у жуту кесу од тканине и запечатите је кабловима;
(4) Приложите посебну етикету за инфекцију и назив одељења. Пошаљите торбу у вешерај.
5.3 Складиштење и прање
(1) Заразне тканине треба одвојити од осталих заразних тканина (које нису ЦОВИД-19) и опрати у наменској машини за прање веша;
(2) Оперите и дезинфикујте ове тканине дезинфицијенсом који садржи хлор најмање 90 минута на 30 ° ц.
5.4 Дезинфекција транспортних алата
(1) За превоз заразних тканина треба користити посебне транспортне алате;
(2) Алати се дезинфикују одмах сваки пут након употребе за транспорт заразних тканина;
(3) Алат за транспорт треба обрисати дезинфицијенсом који садржи хлор (са 1000 мг / Л активног хлора). Оставите дезинфицијенс 30 минута пре него што обришете алат чистом водом.
6. Поступци одлагања медицинског отпада повезаног са ЦОВИД-19
(1) Сав отпад настао од сумњивих или потврђених пацијената одлаже се као медицински отпад;
(2) Медицински отпад ставите у двослојну врећу за медицински отпад, затворите врећу кабловским везицама и прскајте врећу дезинфицијенсом који садржи 1000 мг / Л хлора;
(3) Ставите оштре предмете у посебну пластичну кутију, затворите је и попрскајте кутију са 1 ооо мг / Л дезинфицијенса који садржи хлор;
(4) Отпремљени отпад ставите у кутију за преношење медицинског отпада, закачите посебну етикету за инфекцију, потпуно затворите кутију и пренесите је;
(5) Преместите отпад у привремено складиште медицинског отпада дуж одређене руте у одређено време и одложите отпад одвојено на фиксном месту;
(6) Медицински отпад сакупљаће и одлагати овлашћени добављач медицинског отпада.
7. Поступци за предузимање санационих мера против професионалне изложености ЦОВИД-19
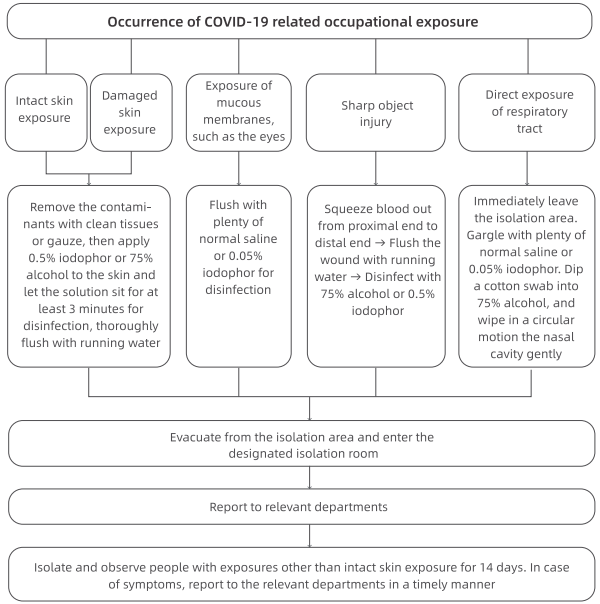
(1) Излагање кожи: Кожа је директно контаминирана великом количином видљивих телесних течности, крви, секрета или фекалних материја пацијента.
(2) Изложеност слузокожи: Слузокоже, као што су очи и респираторни тракт, директно су контаминиране видљивим телесним течностима, крвљу, излучевинама или фекалним материјама пацијента.
(3) Оштре повреде предмета: Пробијање тела оштрим предметима који су били директно изложени пацијентовим телесним течностима, крви, секрету или фекалним материјама.
(4) Директно излагање респираторног тракта: Отпадање маске, излагање уста или носа потврђеном пацијенту (удаљеном 1 минуту) који не носи маску.
8. Хируршке операције за осумњичене или потврђене пацијенте
8.1 Захтеви за оперативне просторије и особну заштитну опрему за особље
(1) Сместите пацијента у операциону салу са негативним притиском. Проверите температуру, влажност и ваздушни притисак у операционој сали;
(2) Припремите све потребне предмете за операцију и по могућности користите једнократне хируршке предмете;
(3) Сво хируршко особље (укључујући хирурге, анестезиологе, медицинске сестре за прање руку и медицинске сестре у операционој сали) треба да обуче своју ОЗО у тампон соби пре уласка у операциону салу: Стави двоструке капице, медицинску заштитну маску (Н95) , медицинске наочаре, медицинску заштитну одећу, навлаке за чизме, латекс рукавице и респиратор за прочишћавање ваздуха са мотором;
(4) Хирурзи и медицинске сестре за прање руку треба да носе стерилну оперативну одећу за једнократну употребу и стерилне рукавице поред ОЗО како је горе поменуто;
(5) Пацијенти треба да носе капице за једнократну употребу и хируршке маске за једнократну употребу у складу са својом ситуацијом;
(6) Болничарке у тампон соби одговорне су за испоруку предмета из тампон зоне у оперативну салу са негативним притиском;
(7) Током операције, међуспремник и операциона сала морају бити чврсто затворени, а операција се мора изводити само ако је операциона сала под негативним притиском;
(8) Непримереном особљу биће забрањен улазак у операциону салу.
8.2 Поступци за коначну дезинфекцију
(1) Медицински отпад одлаже се као медицински отпад повезан са ЦОВИД-19;
(2) Медицинска средства за вишекратну употребу морају се дезинфиковати у складу са поступцима дезинфекције за САРС-ЦоВ-2 вишекратних медицинских средстава;
(3) Медицинске тканине дезинфикују се и одлажу у складу са поступцима дезинфекције заразних тканина повезаних са САРС-ЦоВ-2;
(4) површине предмета (инструменти и уређаји, укључујући сто за уређаје, оперативни сто, оперативни кревет, итд.);
Видљиви загађивачи крви / телесне течности морају се у потпуности уклонити пре дезинфекције (руковати у складу са поступцима збрињавања изливања крви и телесне течности). ② Све површине треба обрисати дезинфицијенсом који садржи 1000 мг / Л активног хлора и оставити да одстоји 30 минута са дезинфицијенсом.
(5) Подови и зидови:
Видљиви загађивачи крви / телесне течности морају се у потпуности уклонити пре дезинфекције (руковати у складу са поступцима збрињавања изливања крви и телесне течности).
② Све површине обришите се дезинфекционим средством које садржи 1000 мг / Л активног хлора и остави се 30 минута да седи уз дезинфекцијско средство.
(6) Ваздух у затвореном: Искључите јединицу филтера вентилатора (ФФУ). Дезинфикујте ваздух зрачењем ултраљубичастом лампом најмање 1 сат. Укључите ФФУ да бисте аутоматски прочишћавали ваздух најмање 2 сата.
9. Поступци за руковање телима преминулих осумњичених или потврђених пацијената
(1) Особна заштитна опрема за особље: Особље се мора побринути да буде у потпуности заштићено ношењем радне одеће, хируршких капица за једнократну употребу, рукавица за једнократну употребу и дебелих гумених рукавица са дугим рукавима, медицинске заштитне одеће за једнократну употребу, медицинских заштитних маски (Н95) или респиратора за прочишћавање ваздуха са погоном (ПАПР), заштитне маске за лице, радне ципеле или гумене чизме, водоотпорне навлаке за чизме, водоотпорне прегаче или водоотпорне изолационе хаљине итд.
(2) Нега леша: Напуните све отворе или ране које пацијент може имати, као што су уста, нос, уши, отвори ануса и трахеотомије, помоћу памучних куглица или газе умочене у дезинфицијенс од 3000-5000 мг / Л који садржи хлор или 0.5% пероксиоцетна киселина.
(3) Умотавање: Умотајте леш двослојном крпом намоченом у дезинфицијенс и спакујте га у двослојни, запечаћени, непропусни лим за умотавање леша натопљен дезинфицијенсом који садржи хлор.
(4) Особље на изолацијском одељењу болнице тело ће преко контаминираног подручја пренети у специјални лифт, ван одељења, а затим га посебним возилом директно превести на одређено место за кремирање што је пре могуће.
(5) Завршна дезинфекција: Извршити завршну дезинфекцију одељења и лифта.
V. Дигитална подршка за превенцију и контролу епидемија
1. Смањите ризик од унакрсне инфекције када пацијенти потраже медицинску негу
(1) Водити јавност да на мрежи добије приступ услугама које нису хитне, попут лечења хроничних болести, како би се смањио број посетилаца у здравственим установама. Тиме се смањује ризик од унакрсне инфекције.
(2) Пацијенти који морају да посете здравствене установе треба да закажу састанак на други начин, укључујући Интернет портал, који пружа неопходне смернице у транспорту, паркирању, времену доласка, заштитним мерама, информацијама о тријажи, унутрашњој навигацији итд. пацијената унапред ради побољшања ефикасности дијагнозе и лечења и ограничавања трајања посете пацијента.
(3) Охрабрите пацијенте да у потпуности искористе дигиталне уређаје за самопослуживање како би избегли контакт са другима како би смањили ризик од унакрсних инфекција.
2. Нижи интензитет рада и ризик од заразе медицинског особља
(1) Прикупити заједничко знање и искуство стручњака путем консултација на даљину и мултидисциплинарног тима (МДТ) како би понудили оптималну терапију за тешке и компликоване случајеве.
(2) Користите мобилне и даљинске обиласке како бисте смањили непотребне ризике излагања и интензитет рада медицинског особља, истовремено штедећи заштитне потрепштине.
(3) Приступити најновијим здравственим стањима пацијената електронским путем путем здравствених КР кодова (напомена: сви морају добити ЗЕЛЕНУ шифру путем здравственог КР система за путовање градом) и онлајн епидемиолошких упитника како би пацијентима пружили смернице за тријажу , посебно они са грозницом или сумњама на њих, док ефикасно спречавају ризик од инфекције.
(4) Електронски здравствени картони пацијената у амбулантама за грозницу и ЦТ систем за Ал-снимање ЦТ-а за Ц0ВИД-19 могу помоћи у смањењу интензитета рада, брзом препознавању високоосумњичених случајева и избегавању пропуштених дијагноза.
3. Брзи одговор на хитне потребе задржавања ЦОВИД-19
(1) Основни дигитални ресурси потребни у болничком систему заснованом на облаку омогућавају тренутну употребу информационих система потребних за хитно реаговање на епидемију, попут дигиталних система опремљених за новоосноване клинике за грозницу, собе за посматрање грознице и изолована одељења.
(2) Користити болнички информациони систем заснован на оквиру инфраструктуре Интернета за спровођење мрежне обуке за здравствене раднике и систем постављања једним кликом, као и за олакшавање рада и подршку инжењерима за даљинско одржавање и ажурирање нових функција медицинске неге.
[ФАХЗУ лнтернерт + болница - модел за здравствену заштиту на мрежи]
Од избијања ЦОВИД 19, ФАХЗУ Интернет + болница се брзо пребацила на пружање здравствене заштите на мрежи путем Зхејианг-ове мрежне медицинске платформе са 24-сатним бесплатним он-лине консултацијама, пружајући телемедицинске услуге пацијентима у Кини, па чак и широм света. Пацијентима је омогућен приступ првокласним медицинским услугама ФАХЗУ код куће, што смањује шансе за пренос и унакрсну инфекцију као резултат посета болници. Од 14. марта преко 10,000 XNUMX људи користило је мрежну услугу ФАХЗУ Интернет + Хоспитал.
• Упутства за Зхејианг Онлине Медицал Платформ:
① Преузмите апликацију Алипаи;
② Отворите Алипаи (кинеска верзија) и пронађите „Зхејианг провинциал Онлине Медицал Платформ“;
③ Изаберите болницу (Прва придружена болница, Медицински факултет Универзитета Зхејианг);
④ Пошаљите своје питање и сачекајте да лекар одговори;
⑤ Обавештење ће се појавити када лекар одговори. Затим отворите Али паи и кликните Фриендс;
⑥ Кликните Зхејианг Онлине Медицал Платформ да бисте видели више детаља и започели консултације.
[Успостављање међународне медицинске експертске комуникационе платформе Прве повезане болнице, Медицински факултет Универзитета Зхејианг л Због ширења епидемије ЦОВИД-19, Прва придружена болница, Медицински факултет Универзитета Зхејианг (ФАХЗУ) и Алибаба заједнички су основали Међународну Медицинска стручна платформа за комуникацију ФАХЗУ са циљем да побољша квалитет неге и лечења и промовише размену глобалних извора информација. Платформа омогућава медицинским стручњацима широм света да се повежу и поделе своје непроцењиво искуство у борби против ЦОВИД-19 путем тренутних порука са преводом у реалном времену, даљинским видео конференцијама итд.
• Упутства о међународној платформи за комуникацију медицинских стручњака Прве повезане болнице, Медицински факултет Универзитета Зхејианг
① Посетите ввв.дингталк.цом/ен да бисте преузели апликацију ДингТалк.
② Региструјте се са својим личним подацима (Име и број телефона) и пријавите се.
③ Пријавите се за чланство у Међународној платформи за комуникацију медицинских стручњака ФАХЗУ: Метод 1: Придружите се тимским кодом. Изаберите „Контакти“> „Придружите се тиму“> „Придружите се коду тима“, а затим унесите ИД уноса: 'ИКДКл 170'. Метод 2: Придружите се скенирањем КР кода Међународне платформе за комуникацију стручњака ФАХЗУ.
④ Попуните своје податке да бисте се придружили. Унесите своје име, земљу и здравствену установу.
⑤ Придружите се ФАХЗУ групном ћаскању након што ад мин одобри.
⑥ Након придруживања групном ћаскању, медицинско особље може да шаље тренутне поруке уз помоћ Ал превода, прима даљинско видео упутство и приступ смерницама за медицинско лечење.

I.Персонализовано, сарадничко и мултидисциплинарно управљање
ФАХЗУ је одређена болница за пацијенте са ЦОВИД-19, посебно за тешке и критично болесне особе чије се стање брзо мења, често са више заражених органа и захтева подршку мултидисциплинарног тима (МДТ). Од избијања болести ФАХЗУ је основао стручни тим састављен од лекара са одсека за инфективне болести, респираторне медицине, ЈИЛ, лабораторијске медицине, радиологије, ултразвука, фармације, традиционалне кинеске медицине, психологије, респираторне терапије, рехабилитације, исхране, неге итд. Успостављен је свеобухватан мултидисциплинарни механизам дијагнозе и лечења у којем лекари унутар и изван изолационих одељења могу свакодневно разговарати о стањима пацијента путем видео конференције. То им омогућава да одреде научне, интегрисане и прилагођене стратегије лечења за сваког тешког и критично болесног пацијента.
Добра одлука је кључ расправе о МДТ-у. Током дискусије, стручњаци из различитих одељења фокусирају се на питања из својих специјализованих области, као и на критична питања у вези са дијагнозом и лечењем. Коначно решење за лечење одређују искусни стручњаци кроз различите дискусије о различитим мишљењима и саветима.
Систематска анализа је срж расправе о МДТ-у. Старији пацијенти са основним здравственим стањима су склони да постану критично болесни. Уз пажљиво праћење напредовања ЦОВИД-19, основни статус пацијента, компликације и дневне резултате прегледа треба свеобухватно анализирати како би се видело како ће болест напредовати. Неопходно је унапред интервенисати како би се спречило погоршање болести и предузели проактивне мере као што су антивирусна средства, терапија кисеоником и нутритивна подршка.
Циљ МДТ дискусије је постизање персонализованог третмана. План лечења треба прилагодити свакој особи када се узимају у обзир разлике међу појединцима, токовима болести и врстама пацијената.
Наше искуство је да МДТ сарадња може у великој мери побољшати ефикасност дијагнозе и лечења ЦОВИД-19.
ИИ.Етиологија и индикатори упале
1. Откривање нуклеинске киселине САРС-ЦоВ-2
1.1 Узимање узорака Одговарајући узорци, методе сакупљања и време сакупљања важни су за побољшање осетљивости откривања. Типови узорака укључују: узорке горњих дисајних путева (брисеви ждрела, брис носа, секрети назофаринкса), узорци доњих дисајних путева (спутум, излучевине дисајних путева, течност бронхоалвеоларног испирања), крв, измет, урин и коњунктива [излучевине. Спутум и други узорци доњих дисајних путева имају високу позитивну стопу нуклеинских киселина и требало би их узимати преференцијално. САРС-ЦоВ-2 преференцијално пролиферира у алвеоларним ћелијама типа ИИ (АТ2), а врхунац вирусног осипања појављује се 3 до 5 дана након почетка болести. Стога, ако је тест нуклеинске киселине на почетку негативан, узорци треба да се сакупљају и тестирају наредних дана.
1.2 Откривање нуклеинске киселине Испитивање нуклеинске киселине је пожељни метод за дијагностиковање инфекције САРС-ЦоВ-2. Процес испитивања према упутствима за комплет је следећи: Узорци се претходно обраде и вирус се лизира да би се издвојиле нуклеинске киселине. Три специфична гена САРС-ЦоВ-2, а то су Опен Реадинг Фраме ла / б (ОРФла / б), нуклеокапсидни протеин (Н) и гелови протеина омотача (Е), затим се појачавају квантитативном ПЦР технологијом у реалном времену. Појачани гени се детектују интензитетом флуоресценције. Критеријуми позитивних резултата нуклеинске киселине су: ОРФла / б ген је позитиван и / или Н ген / Е ген су позитивни. Комбиновано откривање нуклеинских киселина из више врста узорака може побољшати дијагностичку тачност. Међу пацијентима са потврђеном позитивном нуклеинском киселином у респираторном тракту, око 30% - 40% ових пацијената је открило вирусну нуклеинску киселину у крви, а око 50% - 60% пацијената је открило вирусну нуклеинску киселину у фецесу. Међутим, позитивна стопа испитивања нуклеинске киселине у узорцима урина је прилично ниска. Комбиновано тестирање са узорцима из респираторног тракта, фекалија, крви и других врста узорака корисно је за побољшање дијагностичке осетљивости сумњивих случајева, праћење ефикасности лечења и управљање мерама изолације након отпуста.
2. Изолација вируса и култура Узгајање вируса мора се изводити у лабораторији са квалификованим нивоом биолошке безбедности 3 (БСЛ-3). Процес је укратко описан на следећи начин: Добивају се свежи узорци пацијентовог спутума, измета итд., Који се инокулишу на ћелије Веро-Е6 за културу вируса. Цитопатски ефекат (ЦПЕ) се примећује након 96 сати. Откривање вирусне нуклеинске киселине у медијуму за културу указује на успешну културу. Мерење титра вируса: Након разблаживања концентрације вируса за 10 пута у серији, ТЦИДС0 се одређује микро-цитопатском методом. Иначе, одрживост вируса одређује јединица за формирање плака (ПФУ).
3. Откривање антитела у серуму
Специфична антитела настају након инфекције САРС-ЦоВ-2. Методе одређивања антитела у серуму укључују колоидну имунохроматографију злата, ЕЛИСА, хемилуминесцентни имунолошки тест итд. Позитивни серумско специфични лгМ или специфични титар лгГ антитела у фази опоравка ~ 4 пута већи од оног у акутној фази, могу се користити као дијагностички критеријум за сумњу пацијенти са негативном детекцијом нуклеинске киселине. Током праћења праћења, лгМ се може открити 10 дана након појаве симптома, а лгГ се може открити 12 дана након појаве симптома. Вирусно оптерећење се постепено смањује са порастом нивоа серумских антитела.
4.Детектовање индикатора инфламаторног одговора Препоручује се спровођење тестова (-реактивног протеина, прокалцитонина, феритина, • -димера, укупне и субпопулације лимфоцита, ИЛ-4, ИЛ-6, ИЛ-10, ТНФ-а, ИНФ -и и други индикатори упале и имунолошког статуса, који могу помоћи у процени клиничког напретка, упозорити на озбиљне и критичне тенденције и пружити основу за формулисање стратегија лечења.Већина пацијената са Ц0ВИД-19 има нормалан ниво прокалцитонина са значајно повећаним нивои (-реактивног протеина. Брз и значајно повишен (-реактивни ниво протеина указује на могућност секундарне инфекције. • -димери су значајно повишени у тешким случајевима, што је потенцијални фактор ризика за лошу прогнозу. Пацијенти са ниским укупним Број лимфоцита на почетку болести углавном има лошу прогнозу. Тешки пацијенти имају прогресивно смањен број лимфоцита у периферној крви. Нивои експресије ИЛ-6 и ИЛ-10 и н тешких пацијената је знатно повећано. Надгледање нивоа ИЛ-6 и ИЛ-10 је корисно за процену ризика од напредовања у тешко стање.
5. Откривање секундарних бактеријских или гљивичних инфекција Тешки и критично болесни пацијенти су осетљиви на секундарне бактеријске или гљивичне инфекције. Квалификоване узорке треба сакупљати са места заразе ради узгајања бактерија или гљивица. Ако се сумња на секундарну инфекцију плућа, испљувак треба кашљати дубоко у плућима, аспирате душника, бронхоалвеоларну течност за испирање и узорке четкице за прикупљање. Правовремена вађење крви треба вршити код пацијената са високом температуром. Крвне културе узете из периферних венских или катетера треба радити код пацијената са сумњом на сепсу који су имали стални катетер. Препоручује се узимање Г-теста у крви и ГМ-теста најмање два пута недељно уз узгој гљивица.
6. Лабораторијска безбедност Заштитне мере биолошке безбедности треба одредити на основу различитих нивоа ризика експерименталног процеса. Личну заштиту треба предузети у складу са захтевима лабораторијске заштите БСЛ-3 за прикупљање узорака респираторног тракта, откривање нуклеинске киселине и операције узгајања вируса. Лична заштита у складу са захтевима лабораторијске заштите БСЛ-2 треба да се спроводи за биохемијске, имунолошке тестове и друге рутинске лабораторијске тестове. Узорке треба транспортовати у посебним транспортним цистернама и кутијама које испуњавају захтеве о биолошкој безбедности. Сав лабораторијски отпад треба строго аутоклавирати.
Налази снимања пацијената са ЦОВИД-19
Торакално снимање има велику вредност у дијагнози Ц0ВИД-19, праћењу терапијске ефикасности и процени отпуста пацијента. ЦТ високе резолуције је веома пожељан. Преносни рендген грудног коша је користан за критично болесне пацијенте који су непокретни. ЦТ за основну процену пацијената са Ц0ВИД-19 обично се изводи на дан пријема, или ако се не постигне идеална терапијска ефикасност, може се поновити након 2 до 3 дана. Ако су симптоми стабилни или се побољшају након лечења, ЦТ грудног коша може се прегледати након 5 до 7 дана. Дневни рутински преносни рендген грудног коша препоручује се критично болесним пацијентима.
Ц0ВИД-19 у раној фази често се јавља са мултифокалним неравномерним сенкама или непрозирним млевеним стаклом смештеним на плућној периферији, субплеуралном подручју и оба доња режња на ЦТ снимцима грудног коша. Дуга ос осе лезије је углавном паралелна са плеуром. Интерлобуларно задебљање септума И и интерлобуларно интерстицијално задебљање, приказујући се као субплеурална мрежица, наиме узорак „лудог поплочавања“, примећују се код неких непрозирних прозирних стакала. Мали број случајева може показати усамљене, локалне лезије или нодуларне / неравне лезије распоређене у складу са бронхусом са променама прозирности периферног млевеног стакла. Напредак болести се углавном јавља током 7-10 дана, са повећаном и повећаном густином лезија у поређењу са претходним сликама, и консолидованих лезија са ваздушним бронхограмом. Критични случајеви могу показати даљу проширену консолидацију, при чему цела густина плућа показује повећану непрозирност, понекад познату и као „бело плуће“. Након олакшања стања, непрозирности млевеног стакла могу се потпуно апсорбовати, а неке консолидационе лезије оставиће фибротичне пруге или субплеуралну мрежицу. Пацијенте са вишеструким лобуларним захваћањем, посебно оне са проширеним лезијама, треба посматрати због погоршања болести. Они са типичним ЦТ плућним манифестацијама треба да буду изоловани и да се подвргавају континуираним тестовима нуклеинске киселине, чак и ако је тест нуклеинске киселине САР-ЦоВ-2 негативан.
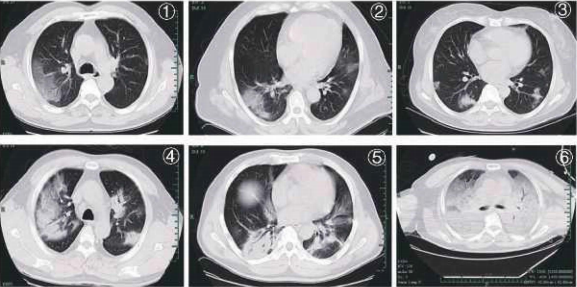
Типичне ЦТ карактеристике Ц0ВИД-19:
Слика 1, Слика 2: прозирне непрозирности млевеног стакла;
Слика 3: чворови и неуједначена ексудација;
Слика 4, Слика 5: мултифокалне лезије консолидације;
Слика 6: дифузна консолидација, „бела плућа“.
ИВ. Примена бронхоскопије у дијагнози и лечењу пацијената са ЦОВИД-19
Флексибилна бронхоскопија је свестрана, лака за употребу и добро се подноси код пацијената са ЦОВИД-19 са механичком вентилацијом. Његове примене укључују:
(1) Прикупљање респираторних узорака из доњих дисајних путева (тј. Спутума, ендотрахеалног аспирата, бронхоалвеоларног испирања) за САРС-ЦоВ-2 или друге патогене води смеру одабира одговарајућих антимикробних средстава, што може довести до клиничких користи. Наше искуство показује да ће узорци доњих дисајних путева вероватније бити позитивни на САР-ЦоВ-2 него узорци горњих дисајних путева.
(2) Може се користити за локализацију места крварења, престанка хемоптизе, уклањања спутума или крвних угрушака; ако је место крварења идентификовано бронхоскопијом, путем бронхоскопа се може извршити локална ињекција хладног физиолошког раствора, епинефрина, вазопресина или фибрина, као и ласерски третман.
(3) Помаже у успостављању вештачких дисајних путева; води интубацију трахеје или перкутану трахеотомију.
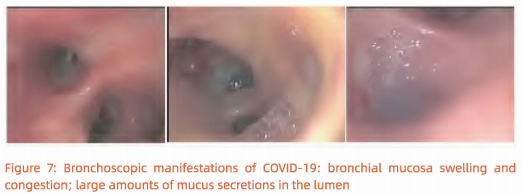
(4) Лекови попут инфузије а-интерферона и Н-ацетилцистеина могу се примењивати путем бронхоскопа. Бронхоскопски прикази опсежне бронхијалне слузнице [хиперемија, оток, секрети налик слузи у лумену и испљувак попут желеа који блокира дисајне путеве код критично болесних пацијената. (Слика 7).
V. Дијагноза и клиничка класификација ЦОВИД-19
Рану дијагнозу, лечење и изолацију треба вршити кад год је то могуће. Динамичко праћење снимања плућа, индекса оксигенације и нивоа цитокина корисно је за рану идентификацију пацијената који могу прерасти у тешке и критичне случајеве. Позитиван резултат нуклеинске киселине САРС-ЦоВ-2 је златни стандард за дијагнозу ЦОВИД-19. Међутим, с обзиром на могућност лажних негатива у откривању нуклеинске киселине, сумњиви случајеви карактеристичне манифестације у ЦТ скенирању могу се третирати као потврђени случајеви, чак и ако је тест нуклеинске киселине негативан. У таквим случајевима треба извршити изолацију и континуирана испитивања више узорака.
Дијагностички критеријуми следе Протоколе за дијагнозу и лечење ЦДВИД-2019. Потврђени случај заснован је на епидемиолошкој анамнези (укључујући пренос кластера), клиничким манифестацијама (грозница и респираторни симптоми), снимању плућа и резултатима откривања нуклеинске киселине САРС-ЦоВ-2 и антителима специфичним за серум.
Клиничке класификације:
1. Благи случајеви
Клинички симптоми су благи и на сликању се не могу наћи манифестације упале плућа.
2. Умерени случајеви Пацијенти имају симптоме као што су температура, симптоми респираторног тракта итд., А на сликању се могу видети манифестације упале плућа. е Тешки случајеви Одрасли који испуњавају било који од следећих критеријума: брзина дисања ≥30 удисаја / мин; засићења кисеоником; 93% у стању мировања; артеријски парцијални притисак кисеоника (ПаО,) / концентрација кисеоника (ФиО,) ≥300 мм Хг. Пацијенти са> 50% прогресије лезија у року од 24 до 48 сати на снимању плућа треба третирати као тешке случајеве.
4. Критични случајеви Испуњавање било ког од следећих критеријума: појава респираторног затајења које захтева механичку вентилацију; присуство шока; други откази органа који захтевају праћење и лечење у ЈИЛ. Критични случајеви се даље деле на рану, средњу и касну фазу према индексу оксигенације и усаглашености респираторног система.
• Рани стадијум: 100 ммХг <индекс оксигенације ≤ 150 ммХг, усаглашеност респираторног система ≥30мЛ / цмХ, О; без отказивања органа осим плућа. Пацијент има велике шансе за опоравак активним антивирусним лековима, анти-цитокинима и подржавајућим третманом.
• Средња фаза: 60 ммХг <индекс оксигенације ≤лОО ммХг; 30 мЛ / цмХ, О> усаглашеност респираторног система ≥л 5 мЛ / цмХ, О; може бити компликовано другом благом или умереном дисфункцијом других органа.
• Касни стадијум: индекс оксигенације с≤ 60 ммХг; усклађеност респираторног система < 15 мл / цмХ, О; дифузна консолидација оба плућа која захтева употребу ЕЦМО; или отказивање других виталних органа. Ризик од смртности је значајно повећан.
ВИ. Антивирусни третман за благовремено уклањање патогена
Рани антивирусни третман може смањити учесталост тешких и критичних случајева. Иако не постоје клинички докази за ефикасне антивирусне лекове, тренутно су антивирусне стратегије засноване на карактеристикама САР-ЦоВ-2 усвојене према Протоколима за дијагнозу и лечење ЦОВИД-19: превенција, контрола, дијагностика и управљање.
1. Антивирусни третман
На ФАХЗУ, као основни режим примењени су лопинавир / ритонавир (2 капсуле, по к12х} у комбинацији са арбидолом (200 мг по кл 2х). Из искуства лечења 49 пацијената у нашој болници, просечно време за постизање негативне вирусне нуклеинске киселине тест по први пут је био 12 дана (95% Цл: 8-15 дана). Трајање негативног резултата теста нуклеинске киселине (негативно више од 2 пута узастопно са интервалом≥24х} било је 13.5 дана (95% Цл: 9.5 - 17.5 дана).
Ако основни режим није ефикасан, хлороквин фосфат се може користити одраслима између 18 и 65 година (тежина
≤со кг: понуда од 500 мг; тежина ≤50 кг: понуда од 500 мг за прва два дана, 500 мг кд за наредних пет дана).
Небулизација интерферона препоручује се у Протоколима за дијагнозу и лечење ЦОВИД-19. Препоручујемо да се ради у одељењима са негативним притиском, а не на опћим одељењима због могућности преноса аеросола.
Дарунавир / кобицистат има одређени степен антивирусне активности у тесту за супресију вируса ин витро, заснован на искуству лечења пацијената са АИДС-ом, а нежељени догађаји су релативно благи. За пацијенте који су нетолерантни на лопинавир / ритонавир, алтернативна опција након етичког прегледа је дарунавир / кобицистат (1 таблета кд) или фавипиравир (почетна доза од 1600 мг, праћено са 600 мг у минути). Не препоручује се истовремено коришћење три или више антивирусних лекова.
2. Курс лечења
Курс лечења хлороквин фосфатом не сме бити дужи од 7 дана. Курс лечења других режима није одређен и обично траје око две недеље. Антивирусне лекове треба прекинути ако резултати испитивања нуклеинских киселина из узорка испљувака остану негативни више од 2 пута.
ВИИ. Лек против шока и лек против хипоксемије
Током напредовања из тешке у критично болесну фазу, пацијенти могу развити тешку хипоксемију, цитокинску каскаду и тешке инфекције које могу прерасти у шок, поремећај перфузије ткива, па чак и затајење више органа. Третман је усмерен на уклањање подстицаја и обнављање течности. Систем вештачке подршке јетри (АЛСС) и прочишћавање крви могу ефикасно умањити упалне посреднике и цитокинску каскаду и спречити појаву шока, хипоксемије и респираторног дистрес синдрома.
1. Употреба глукокортикоида када је то неопходно
Одговарајућа и краткотрајна употреба кортикостероида за инхибицију каскаде цитокина и за спречавање напредовања болести требало би узети у обзир што је могуће раније код пацијената са тешком ЦОВИД-19 пнеумонијом. Међутим, треба избегавати високу дозу глукокортикоида због нежељених догађаја и компликација.
1.1 Индикација за кортикостероиде
① за оне који су у тешкој и критично болесној фази
② за оне који имају трајну високу температуру (температура изнад 39 ° Ц};
③ за оне код којих је компјутеризована томографија (ЦТ) показала прљаво ослабљење стакленог стакла или више од 30% подручја плућа;
④ за оне чији је ЦТ показао брз напредак (више од 50% подручја укључено је у плућне ЦТ слике у року од 48 сати);
⑤ за оне чији је ИЛ-6 изнад≥5 УЛН.
1.2 Примена кортикостероида
Препоручује се почетна рутинска метилпреднизолон у дози од 0.75-1.5 мг / кг интравенски једном дневно (скоро 40 мг једном или два пута дневно). Међутим, метилпреднизолон у дози од 40 мг кл2х може се сматрати за пацијенте са падом телесне температуре или за пацијенте са значајно повећаним цитокинима под рутинским дозама стероида. Чак се и метилпреднизолон у дози од 40 мг-80 мг кл2х може сматрати за критичне случајеве. Пажљиво надгледајте телесну температуру, засићеност крвљу кисеоником, рутину крви, ц-реактивни протеин, цитокине, биохемијски профил и ЦТ плућа свака 2 до 3 дана током третмана по потреби. Дозирање метилпреднизолона треба преполовити сваких 3 до 5 дана ако се побољшају здравствени услови пацијената, нормализује телесна температура или се значајно апсорбују укључене лезије на ЦТ. Препоручује се орални метилпреднизолон (Медрол) једном дневно, када се интравенска доза смањи на 20 мг дневно. Ток кортикостероида код није дефинисан; неки стручњаци предлажу да се прекине лечење кортикостероидима када се пацијенти скоро опораве.
1.3 Посебна пажња током лечења
① скрининг ТБ помоћу Т-СПОТ теста, ХБВ и ХЦВ тестом антитела треба обавити пре терапије кортикостероидима;
② ал инхибитори протонске пумпе могу се сматрати да спрече компликације;
③ треба пратити глукозу у крви. Високу глукозу у крви треба третирати инсулином када је то потребно;
④ треба поправити низак ниво калијума у серуму;
⑤ функцију јетре треба пажљиво надгледати;
⑥ традиционална кинеска биљна медицина може се размотрити за пацијенте који се зноје;
⑦ седатив-хипнотичари могу се примењивати привремено пацијентима са поремећајем спавања.
2. Вештачки третман јетре за сузбијање цитокинске каскаде
Вештачки систем за подршку јетри (АЛСС) може да врши размену плазме, адсорпцију, перфузију и филтрацију инфламаторних медијатора, попут ендотоксина и штетних метаболичких материја мале или средње молекулске тежине. Такође може да обезбеди албумин у серуму, факторе коагулације, уравнотежи волумен течности, електролите и ацидобазни однос и манифестује олује против цитокина, шок, упалу плућа и др. При томе може помоћи и побољшању функција више органа, укључујући јетру и бубреге. Стога може повећати успех лечења и смањити смртност тешких пацијената.
2.1 Индикација за АЛСС
① ниво индикатора упале серума (као што је ИЛ-6) расте на ≥ 5 УЛН, или пораст је ≥ел времена дневно;
② обухваћено подручје плућне ЦТ или рентгенске слике ≥10% прогресије дневно;
③ за лечење основних болести потребан је вештачки систем подршке јетри. Пацијенти који се састају са Г) + ал, или пацијенти који се састају ① + ②, или пацијенти који се састају ③.
2.2 Контраиндикације Не постоји апсолутна контраиндикација у лечењу критично болесних пацијената. Међутим, АЛСС треба избегавати у следећим ситуацијама:
① Тешка болест крварења или дисеминирана интраваскуларна коагулација;
② Они који су високо алергични на компоненте крви или лекове који се користе у процесу лечења, као што су плазма, хепарин и протамин;
③ Акутне цереброваскуларне болести или тешке повреде главе;
④ Хронична срчана инсуфицијенција, функционална класификација срца;
⑤ Неконтролисана хипотензија и шок;
⑥ Тешка аритмија.
Молимо размену у комбинацији са адсорпцијом плазме или двоструком молекуларном адсорпцијом плазме, перфузијом и филтрацијом се препоручује у складу са ситуацијом пацијената. 2000 мл плазме треба заменити када се врши АЛСС. Детаљни оперативни поступци могу се наћи у Стручном консензусу о примени вештачког система за прочишћавање крви јетре у лечењу тешке и критичне нове коронавирусне пнеумоније. АЛСС значајно смањује време боравка критично болесних пацијената у ИЦУ у нашој болници. Типично су нивои цитокина у серуму као што су ИЛ-2 / ИЛ-4 / ИЛ-6 / ТНФ-а значајно смањени, а засићеност кисеоником је значајно побољшана након АЛСС.
3. Кисеоничка терапија за хипоксемију
Хипоксемија се може појавити услед ослабљених респираторних функција помоћу ЦОВИД-19. Лечење суплементацијом кисеоником може да исправи хипоксемију, ублажава оштећења секундарних органа изазвана респираторним дистресом и хипоксемијом.
3.1 Кисеоничка терапија
(1) Континуирано праћење засићења кисеоником током терапије кисеоником Неки пацијенти не морају да имају ослабљене функције оксигенације на почетку инфекције, али могу да покажу нагло погоршање оксигенације током времена. Стога се препоручује континуирано праћење засићења кисеоником, пре и за време терапије кисеоником.
(2) Терапија кисеоником што је пре могуће Терапија кисеоником није потребна за пацијенте са сатурацијом кисеоника (СпО2) већом од 93% или за пацијенте без очигледних симптома респираторног дистреса без третмана кисеоником. Терапија кисеоником се топло препоручује пацијентима са симптомима респираторног дистреса. Треба напоменути да неки тешки пацијенти са ПаО / ФиО2 <300 нису имали очигледне симптоме респираторног дистреса. (3) Циљ лечења кисеоничном терапијом Циљ лечења кисеоничном терапијом је одржавање засићења кисеоником {СпО2) на 93% -96% за пацијенте без хроничне плућне болести и на 88% -92% за пацијенте са хроничном респираторном инсуфицијенцијом типа ИИ . Конкретно, концентрацију кисеоника треба повећати на 92% -95% за пацијенте чији СпО2 често пада испод 85% током дневних активности.
(4) Контролна терапија кисеоником ПаО / ФиО2 је осетљив и тачан показатељ функције оксигенације. Стабилност и надгледање ФиО2 су веома важни за пацијенте са прогресијом болести и ПаО / ФиО2 испод 300 ммХг. Терапија контролисаним кисеоником је пожељнији третман. Терапија кисеоником назалне каниле са великим протоком (ХФНЦ) препоручује се пацијентима са следећим условима: СпО2 <93%; ПаО / ФиО2 <300 ммХг (1 ммХг = 0.133 кПа); брзина дисања> 25 пута у минути у кревету; или изузетан напредак на рендгенском снимању. Пацијенти треба да носе хируршку маску током лечења ХФНЦ. Проток ваздуха ХФНЦ терапије кисеоником треба да започне на ниском нивоу и постепено да се повећава на 40-60 Л / мин када је ПаО / ФиО2 између 200-300 мм Хг, тако да пацијенти не осећају очигледно стезање у грудима и отежано дисање. Почетни проток од најмање 60 Л / мин треба одмах дати пацијентима са очигледним респираторним поремећајима. Интубација трахеје код пацијената зависи од прогресије болести, системског статуса и компликација пацијената код оних са стабилном ситуацијом, али са ниским индексом оксигенације (60%) ХФНЦ терапије кисеоником. Старији пацијенти (> 60 година) са више компликација или ПаО, / ФиО, мањим од 200 ммХг, треба лечити у ЈИЛ.
3.2 Механичка вентилација
(1) Неинвазивна вентилација (НИВ) НИВ се не препоручује код пацијената са ЦОВИД-19 који не успеју у лечењу ХФНЦ. Неки тешки пацијенти брзо прелазе у АРДС. Прекомерни притисак на надувавање може проузроковати растезање желуца и нетолеранцију, што доприноси аспирацији и погоршава повреду плућа. Краткотрајна (мање од 2 сата) примена НИВ-а може се пажљиво пратити ако пацијент има акутну леву срчану инсуфицијенцију, хроничну опструктивну плућну болест или ако је имунолошки угрожен. Интубацију треба извршити што је раније могуће ако се не примети побољшање симптома респираторног дистреса или ПаО / ФиО2. Препоручује се НИВ са двоструким кругом. Између маске и вентила за издисање треба инсталирати вирусни филтер када се НИВ примењује једном цевчицом. Треба одабрати одговарајуће маске како би се смањио ризик од ширења вируса цурењем ваздуха.
(2) Инвазивна механичка вентилација
① Принципи инвазивне механичке вентилације код критично болесних пацијената Важно је уравнотежити захтеве за вентилацијом и оксигенацијом и ризик од повреде плућа повезане са механичком вентилацијом у лечењу ЦОВИД-19.
• Строго подесите јачину ваздуха на 4 - 8 мл / кг. Генерално, што је нижа сагласност плућа, мања би требала бити унапред задата јачина ваздуха.
• Одржавајте притисак на платформи <30 цмХ, О (1 цмХ, О = 0.098 кПа) и погонски притисак < 15 цмХ, О.
• Подесите ПЕЕП према АРДС протоколу.
• Учесталост вентилације: 18-25 пута у минути. Дозвољена је умерена хиперкапнија.
• Применити седацију, аналгезију или релаксант мишића ако су осека осеке, притисак на платформи и притисак у вожњи превисоки.
Руит Регрутовање плућа Регрутовање плућа побољшава хетерогену расподелу лезија код пацијената са АРДС-ом. Међутим, то може резултирати озбиљним респираторним и циркулацијским компликацијама, па се због тога рутински не препоручује маневар регрутовања плућа. Процену проширивости плућа треба извршити пре пријаве.
(3) Вентилација склоног положаја Већина критично болесних пацијената са ЦОВИД-19 добро реагује на склону вентилацију, уз брзо побољшање оксигенације и механике плућа. Вентилација склона препоручује се као рутинска стратегија за пацијенте са ПаО / ФиО2 <150 ммХг или са очигледним сликовним манифестацијама без контраиндикација. Временски курс препоручен за склону вентилацију је сваки пут више од 16 сати. Вентилација склона може се прекинути када ПаО / ФиО2 пређе 150 мм Хг дуже од 4 сата у лежећем положају. Склона вентилација у будном стању може се покушати код пацијената који нису интубирани или немају очигледан респираторни дистрес, али са оштећеном оксигенацијом или имају консолидацију у гравитационим зонама плућа на сликама плућа. Препоручују се поступци у трајању од најмање 4 сата. Лежећи положај може се разматрати неколико пута дневно у зависности од ефеката и толеранције.
(4) Превенција регургитације и аспирације Заостали волумен желуца и гастроинтестиналну функцију треба рутински процењивати. Препоручује се давање одговарајуће ентералне исхране што је раније могуће. Препоручује се храњење у носном цреву и континуирана назогастрична декомпресија. Ентералну исхрану треба суспендовати и извршити аспирацију шприцем од тако мл пре преноса. Ако не постоји контраиндикација, препоручује се полуседећи положај од 30 °.
(5) Управљање течношћу Прекомерно оптерећење течношћу погоршава хипоксемију код пацијената са ЦОВИД-19. Да би се смањила плућна ексудација и побољшала оксигенација, количину течности треба строго контролисати, истовремено осигуравајући перфузију пацијента.
(6) Стратегије за спречавање упале плућа повезане са вентилатором (ВАП) ВАП-ове стратегије треба строго применити:
① Изаберите одговарајући тип ендотрахеалне цеви;
② Користите ендотрахеалну епрувету са субглотичним усисавањем (једном на 2 сата, сваки пут аспирирајте празним шприцем од 20 мл);
③ Поставите ендотрахеалну цев у прави положај и исправите дубину, правилно поправите и избегавајте повлачење;
Прессуре Одржавајте притисак ваздушног јастука на 30 - 35 цмХ, О (1 цмХ, О = 0.098 кПа) и надгледајте свака 4 сата;
Надгледајте притисак ваздушног јастука и бавите се кондензатима воде када се положај промени (двоје људи сарађује у одбацивању и сипању водених кондензата у затворени контејнер који садржи претходно направљени раствор дезинфекционог хлора); носити се са секретима накупљеним у ваздушном јастуку;
Тимели Правовремено очистите секрете из уста и носа.
(7) Одвикавање вентилационих седатива се смањује и прекида пре буђења када је ПаО2'ФиО2 пацијента већи од 150 ммХг. Повлачење интубације треба извршити што је раније могуће ако је то дозвољено. ХФНЦ или НИВ се користи за секвенцијалну респираторну подршку након повлачења.
ИВ.Рационална употреба антибиотика за спречавање секундарне инфекције
ЦОВИД-19 је болест вирусне инфекције, зато се антибиотици не препоручују за спречавање бактеријске инфекције код блажих или обичних пацијената; треба га пажљиво користити код тешких пацијената на основу њихових стања. Антибиотици се могу дискретно користити код пацијената који имају следећа стања: опсежне лезије плућа; вишак бронхијалних секрета; хроничне болести дисајних путева са историјом колонизације патогена у доњим респираторним трактима; узимање глукокортикоида у дози ≥ 20 мг к 7д (у смислу преднизона). Опције антибиотика укључују кинолоне, цефалотине друге или треће генерације, једињења инхибитора ~ -лактамазе, итд. Антибиотици треба да се користе за превенцију бактеријске инфекције код критично тешких пацијената, посебно оних са инвазивном механичком вентилацијом. Антибиотици као што су карбапенеми, једињења инхибитора ~ -лактамазе, линезолид и ванкомицин могу се користити код критично оболелих пацијената према индивидуалним факторима ризика.
Током лечења потребно је пажљиво пратити симптоме, знаке и индикаторе пацијента као што су рутина у крви, ц-реактивни протеин и прокалцитонин. Када се открије промена стања пацијента, треба донети свеобухватну клиничку просудбу. Када се не може искључити секундарна инфекција, потребно је прикупити квалификоване узорке за испитивање припремом размаза, култивацијом, нуклеинском киселином, антигеном и антителом, како би се што раније утврдио узрочник инфекције. Антибиотици се могу емпиријски користити у следећим условима
① веће искашљавање, тамнија боја спутума, нарочито жути гнојни спутум;
② пораст телесне температуре који није услед погоршања првобитне болести;
③ изражен пораст белих крвних зрнаца и / или неутрофила;
④ прокалцитонин≥0.5 нг / мЛ;
⑤ Погоршање индекса оксигенације или поремећај циркулације који нису узроковани вирусном инфекцијом; и друга стања сумњиво изазвана бактеријским инфекцијама.
Неки пацијенти са ЦОВИД-19 ризикују од секундарних гљивичних инфекција због ослабљеног ћелијског имунитета изазваног вирусним инфекцијама, употребом глукокортикоида и / или антибиотика широког спектра. Потребно је урадити микробиолошке детекције респираторних секрета као што су припрема размаза и култивација за критично оболеле пацијенте; и обезбедити благовремену Д-глукозу (Г-тест) и галактоманан (ГМ-тест) крви или течности за бронхоалвеоларно испирање за сумњиве пацијенте.
Неопходно је бити на опрезу са могућом инвазивном инфекцијом кандидијазом и антимикотичном терапијом. Флуконазол или ехинокандин могу се користити у следећим условима
① пацијентима се дају антибиотици широког спектра током седам дана или више
② пацијенти имају парентералну исхрану;
③ пацијенти имају инвазивни преглед или лечење;
④ пацијенти имају позитивну културу кандиде у узорку добијеном из два дела тела или више;
⑤ пацијенти су значајно повећали резултате Г-теста.
Неопходно је бити на опрезу са могућом инвазивном плућном аспергилозом. Сматра се да се антимикотична терапија попут вориконазола, посаконазола или ехинокандина користи у следећим условима
① пацијентима се даје глукокортикоид седам дана или више
② пацијенти имају агранулоцитозу
③ пацијенти имају хроничну опструктивну болест плућа и култура аспергила је позитивна на узорку добијеном из дисајних путева
④ пацијенти су значајно повећали резултате ГМ-теста.
V. Равнотежа цревне микроекологије и нутритивне подршке
Неки пацијенти са ЦОВИД-19 имају гастроинтестиналне симптоме (попут болова у стомаку и дијареје) услед директне вирусне инфекције цревне слузокоже или антивирусних и антиинфективних лекова. Постоје извештаји да је цревна микроеколошка равнотежа прекинута код пацијената са ЦОВИД-19, што манифестује значајно смањење цревних пробиотика као што су лактобацили и бифидобактерије. Микроеколошка неравнотежа црева може довести до транслокације бактерија и секундарне инфекције, па је важно одржавати равнотежу цревне микроекологије микроеколошким модулатором и хранљивом подршком.
1. Интервенција микроекологије
(1) Микроекологија може смањити транслокацију бактерија и секундарну инфекцију. Може повећати доминантне цревне бактерије, инхибирати штетне бактерије у цревима, смањити производњу токсина и смањити инфекцију узроковану дисбиозом цревне микрофлоре.
(2) Микроекологија може побољшати гастроинтестиналне симптоме пацијената. Може смањити количину воде у фецесу, побољшати фекални карактер и учесталост дефекације и смањити дијареју инхибицијом атрофије цревне слузнице И.
(3) Болница са одговарајућим ресурсима може извршити анализу цревне флоре. Према томе, поремећај цревне флоре може се рано открити према резултатима. Антибиотици се могу благовремено прилагодити и пробиотици могу прописати. То може смањити шансе за цревну бактеријску транслокацију и инфекцију изведену из црева.
(4) Прехрамбена подршка је важно средство за одржавање микроеколошке равнотеже у цревима. Подршку у цревној исхрани треба примењивати благовремено на основу ефикасне процене нутритивних ризика, гастроинтестиналних функција и ризика од аспирације.
1. Подршка исхрани
Тешки и критично болесни пацијенти са ЦОВИД-19 који су у стању озбиљног стреса имају висок нутритивни ризик. Рано процењивање исхране, гастроинтестиналних функција и ризика од аспирације и правовремена ентерална нутритивна подршка важни су за прогнозу пацијента.
(1) Пожељно је орално храњење. Рана цревна исхрана може да пружи нутритивну подршку, негује црева, побољшава баријеру цревне слузнице И и цревни имунитет и одржава цревну микроекологију.
(2) Ентерални пут храњења. Тешки и критично болесни пацијенти често имају акутна гастроинтестинална оштећења, која се манифестују као растезање стомака, дијареја и гастропареза. Пацијентима са интубацијом душника препоручује се стајање цревних црева за исхрану за постпилорично храњење.
(3) Избор хранљивог раствора. Пацијентима са оштећењем црева препоручују се предварјени кратки пептидни препарати, који се лако апсорбују и користе у цревима. За пацијенте са добрим цревним функцијама могу се одабрати препарати од целих протеина са релативно високим калоријама. Пацијентима са хипергликемијом препоручују се нутритивни препарати који су корисни за контролу гликемије.
(4) Снабдевање енергијом. 25-30 кцал по кг телесне тежине, циљни садржај протеина је 1.2-2.0 г / кг дневно.
(5) Средства за исхрану. Инфузија хранљивих састојака пумпе може се користити равномерном брзином, почевши од мале дозе и постепено повећавајући. Када је могуће, хранљиве материје се могу загрејати пре храњења како би се смањила нетолеранција. (6) Старији пацијенти који су изложени високом ризику од аспирације или пацијенти са очигледним натезањем абдомена могу бити привремено подржани парентералном исхраном. Може се постепено заменити самосталном исхраном или ентералном исхраном након побољшања њиховог стања.
ВИ.ЕЦМО подршка за пацијенте са ЦОВИД-19
ЦОВИД-19 је нова, високо заразна болест која првенствено циља на плућне алвеоле, а која првенствено оштећује плућа критично болесних пацијената и доводи до тешке респираторне инсуфицијенције. За примену екстракорпоралне мембранске оксигенације (ЕЦМО) у лечењу ЦОВИД-19, медицински радници морају добро обратити пажњу на време и начин интервенције, антикоагулант и крварење, координацију са механичком вентилацијом, будан ЕЦМО и рани тренинг за рехабилитацију , стратегија решавања компликација.
1. ЕЦМО време интервенције
1.1 Оштећење ЕЦМО У стању механичке вентилационе потпоре, као што су стратегија вентилационе заштите плућа и вентилација склоног положаја, предузете су током 72 сата. Са појавом једног од следећих услова, потребно је размотрити спашавање ЕЦМО интервенције.
(1) Па02 / Фи02 <80 мм Хг (без обзира на ниво ПЕЕП-а);
(2) Пплат с 30 мм Хг, Па ЦО2> 55 мм Хг;
(3) Почетак пнеумоторакса, цурење ваздуха> дих запремина / л, трајање> 3 х;
(4) Погоршање циркулације, доза норадреналина> 1 µг / (кгкмин);
(5) Кардио-плућна реанимација ин витро животна подршка ЕЦПР.
1.2 Замена ЕЦМО Када пацијент није погодан за дуготрајну подршку механичке вентилације, тј. Пацијент није у могућности да постигне очекиване резултате, ЕЦМО замену треба одмах усвојити. Са појавом једног од следећих услова, потребно је размотрити замену ЕЦМО.
(1) Смањена сагласност плућа. После маневара регрутовања плућа, усаглашеност респираторног система <10 мл / цмХ, О;
(2) Перзистентно погоршање пнеумомедиастинума или поткожног емфизема. А параметри носача механичке вентилације, према процени, не могу се смањити у року од 48 сати;
(3) Па02 / Фи02 <100 ммХг. И не може се побољшати рутинским методама за 72 сата.
1.3 Рано пробуђени ЕЦМО
Рано будни ЕЦМО може се применити на пацијенте којима је механичка вентилација подржана са очекиваним високим параметрима дуже од 7 дана и који испуњавају неопходне услове будног ЕЦМО. Они би од тога могли имати користи. Морају бити испуњени сви следећи услови:
(1) Пацијент је у јасном стању свести и потпуно је попустљив. Он или она разуме како ЕЦМО ради и захтеве за одржавање;
(2) Пацијент није компликован неуромускуларним болестима;
(3) Оцена плућног оштећења Мурри> 2.5
(4) Мало плућних секрета. Временски интервал између два поступка усисавања дисајних путева> 4 х;
(5) Стабилна хемодинамика. За помоћ нису потребни вазоактивни агенси.
2.Методе катетерирања
Будући да је време подршке ЕЦМО за већину пацијената са ЦОВИД-19 дуже од 7 дана, методу селдингер треба користити што је више могуће за увођење периферног катетера ултразвуком вођеног, што смањује оштећења од крварења и ризике од инфекције доведене интраваскуларном катетеризацијом венских ангиотомија, посебно за рано будне ЕЦМО пацијенте. Интраваскуларна катетеризација венском ангиотомијом може се размотрити само код пацијената са лошим условима крвних судова, или код пацијената чија катетеризација не може бити идентификована и изабрана ултразвуком, или код пацијената чија техника селдингера није успела.
3. Избор режима
(1) Први избор за пацијенте са респираторним оштећењима је режим ВВ. Начин ВА не би требало да буде прва опција само због могућих проблема са циркулацијом.
(2) За пацијенте са респираторном инсуфицијенцијом компликованим срчаним оштећењем, ПаО2 / ФиО2 <100 мм Хг, режим ВАВ треба изабрати са укупним флуксом> 6 Умин и В / А = 0.5 / 0.5 се одржава ограничењем струје.
(3) За пацијенте са ЦОВИД-19 без тешке респираторне инсуфицијенције, али компликоване са озбиљним кардиоваскуларним исходима који доводе до кардиогеног шока, треба одабрати ВА уз помоћ ЕЦМО режима. Али ИППВ подршка је и даље потребна и будни ЕЦМО треба избегавати.
4. Постављена вредност протока и циљна количина кисеоника
(1) Почетни флукс> 80% срчаног излаза (ЦО) са односом самоциклирања <30%.
(2) СПО2> 90% треба одржавати. ФиО2 <0.5 је подржан механичком вентилацијом или другом терапијом кисеоником.
(3) Да би се осигурао циљни флукс, 22 Фр (24 Фр} вена приступна вена је први избор за пацијента са телесном тежином испод (изнад) БО кг.
5. Подешавање вентилације Нормално одржавање вентилације подешавањем нивоа гаса за чишћење:
(1) Почетни проток ваздуха постављен је на Проток: пролазни гас = 1: 1. Основни циљ је одржавање Па ЦО2 <45 ммХг. За пацијенте компликоване ХОБП, Па ЦО2 <80% базалног нивоа.
(2) Спонтану респираторну снагу и брзину дисања пацијента (РР}) треба одржавати са 10
(3) Постројење за уклањање гаса у режиму ВА мора да обезбеди 7.35-7.45 ПХ вредност крвотока изван мембране оксигенатора.
6. Превенција против коагулације и крварења
(1) За пацијенте без активног крварења, без висцералног крварења и са бројем тромбоцита> 50кл09 / Л, препоручена почетна доза хепарина је 50 У / кг.
(2) За пацијенте компликоване крварењем или са бројем тромбоцита <50кл 09 / Л, препоручена почетна доза хепарина је 25 У / кг.
(3) Предложено је да активирано делимично време тромбопластина (аППТ} буде 40-60 сек. Буде мета дозирања одржавања антикоагулационих средстава. У исто време треба размотрити тренд промене Д-димера.
(4) Операција без хепарина може се изводити у следећим околностима: ЕЦМО подршка мора да се настави, али постоји фатално или активно крварење које треба контролисати; цела петља обложена хепарином и катетеризација са протоком крви> 3 Л / мин. Препоручено време рада <24 сата. Потребно је припремити резервне уређаје и потрошни материјал.
(5) Отпорност на хепарин. Под неким условима употребе хепарина, ПТТ није у стању да достигне стандард и долази до коагулације крви. У овом случају треба пратити активност антитромбина у плазми (АТИИИ). Ако се активност смањи, потребно је допунити свеже смрзнуту плазму да би се повратила осетљивост на хепарин.
(6) Тромбопенија изазвана хепарином (ХИТ). Када се догоди ХИТ, препоручујемо да се изврши терапија размене плазме или да се хепарин замени аргатробаном.
7. Одвикавање од ЕЦМО и механичка вентилација
(1) Ако пацијент лечен вв ЕЦМО у комбинацији са механичком вентилацијом задовољава будно ЕЦМО стање, предлажемо да прво покушамо уклонити вештачки дисајни пут, осим ако пацијент има компликације повезане са ЕЦМО или очекивано време уклањања свих помоћних машина је мање од 48 х.
(2) За пацијента који има превише секрета из дисајних путева потребан је чести вештачки клиренс усисавања, од кога се очекује дуготрајна подршка за механичку вентилацију, који задовољава услове ПаО, / ФиО,> 150 мм Хг и време> 48 х, чија се плућна слика мења набоље и чија су оштећења у вези са механичким вентилационим притиском контролисана, ЕЦМО помоћ може бити уклоњена. Не препоручује се задржавање ЕЦМО интубације.

КСИ. Реконвалесцентна плазма терапија за пацијенте са ЦОВИД-19
Откако су Бехринг и Китасато известили о терапијским ефектима дифтеријске антитоксинске плазме у 1 Б91, плазма терапија је постала важно средство имунотерапије на патогене за акутне заразне болести. Прогресија болести је брза за тешке и критично болесне болеснике у настајању заразне болести. У раној фази, патогени директно оштећују циљне органе и затим доводе до тешког имуно-патолошког оштећења. Пасивна имуна антитела могу ефикасно и директно неутрализовати патогене, што смањује оштећење циљних органа и затим блокира накнадна имуно-патолошка оштећења. Током више глобалних избијања пандемије, ВХО је такође нагласио да је „реконвалесцентна плазма терапија једна од најпожељнијих препоручених терапија и да се користи током других епидемија епидемије“. Од избијања ЦОВИД-19, почетна стопа смртности је била прилично висока због недостатка специфичних и ефикасних третмана. Пошто је стопа смртности важна метрика која се тиче јавности, клинички третмани који ефикасно могу да смање стопу смртности критичних случајева су кључни за избегавање јавне панике. Као болница на нивоу провинције у провинцији Зхејианг, одговорни смо за лечење пацијената из Хангзхоуа и критично болесних пацијената у провинцији. У нашој болници има пуно потенцијалних реконвалесцентних давалаца плазме и критично болесних пацијената којима је потребан конвалесцентни третман у плазми.
1. Колекција плазме
Поред заједничких захтева давања крви и поступака, треба имати на уму и следеће детаље.
1.1. Донатори Најмање две недеље након опоравка и пражњења (тест нуклеинске киселине узорка узетог из доњих дисајних путева остаје негативан ~ 14 дана). 18, ≤ Старост = 55. Тежина тела> 50 кг (за мушкарце) или> 45 кг (за жене). Најмање недељу дана од последње употребе глукокортикоида. Више од две недеље од последњег давања крви.
1.2 Метода сакупљања
Плазмафереза, 200-400 мл сваки пут (на основу лекарске консултације).
1.3 Испитивање након сакупљања Поред општег теста квалитета и теста крвоносне болести, узорци крви морају бити тестирани и на:
(1) Испитивање нуклеинске киселине за САРС-ЦоВ-2;
(2) разблаживање од 160 пута за квалитативни тест детекције специфичних лгГ и лгМ специфичних за САРС-ЦоВ-2; или 320 пута разблаживање за квалитативни тест детекције целих антитела. Ако је могуће, задржите> 3 мл плазме за експерименте неутрализације вируса. Треба приметити следеће. Током поређења титра неутрализације вируса и квантитативне детекције луминесцентног лгГ антитела, открили смо да садашња детекција антитијела специфичних за САРС-ЦоВ-2 не показује у потпуности стварну способност неутрализације вируса у плазми. Због тога смо као први избор предложили тест неутрализације вируса или тестирали укупан ниво антитела 320-пута разблаживањем плазме.
2. Клиничка употреба реконвалесцентне плазме
2.1 Индикација
(1) Тешки или критично болесни болесници са ЦОВИД-19 позитивно су тестирани на респираторни тракт;
(2) пацијенти са ЦОВИД-19 који нису тешки или критично болесни, али су у стању супресије имунитета; или имају ниске вредности ЦТ у испитивању вируса нуклеинском киселином, али са брзом напредовањем болести у плућима. Напомена: У принципу, реконвалесцентна плазма не сме се користити код пацијената са ЦОВИД-19 са течајем болести дужим од три недеље. Али у клиничким апликацијама открили смо да је терапија за реконвалесцентну плазму ефикасна за пацијенте са течајем болести дужим од три недеље и чији тест нуклеинска киселина на вирусу континуирано показује позитивне резултате на узорку дисајних путева. То може убрзати клиренс вируса, повећати број лимфоцита у плазми и НК ћелија, смањити ниво млечне киселине у плазми и побољшати бубрежне функције.
2.2 Контраиндикација
(1) Историја алергије плазме, натријум цитрата и метилен плаве боје;
(2) За пацијенте са историјским болестима аутоимуног система или селективним недостатком лгА, клиничари морају опрезно да оцењују примену реконвалесцентне плазме. 2.3 План инфузије Генерално, доза терапије за реконвалесцентну плазму је ~ 400 мл за једну инфузију, или ~ 200 мл по инфузији за више инфузија.
КСИИ. ТЦМ класификациона терапија за побољшање ефикасности лечења
1. Класификација и фаза ЦОВИД-19 се може поделити у рани, средњи, критични и опоравак. У раној фази болест има две главне врсте: „мокра плућа“ и „спољна хладноћа и унутрашња топлота“. Средњу фазу карактеришу "повремена хладноћа и врућина". Критични стадијум карактерише "унутрашњи блок епидемијских токсина." Фазу опоравка карактерише "недостатак ки-а у плућној слезини." Болест у почетку припада синдрому влажног плућа. Због грознице, препоручују се повремени третмани хладноће и топлине. У средњој фази постоје хладноћа, влага и топлота, које припадају „мешавини хладно-топлоте“ у смислу ТЦМ. Треба узети у обзир и хладну и топлотну терапију. Према теорији ТЦМ, топлоту треба лечити хладним лековима. Али хладни лекови нарушавају Ианг и доводе до хладне слезене и стомака и мешавине хладне топлоте у средњем Јиао-у. Стога у овој фази треба размотрити и хладну и топлотну терапију. Пошто су симптоми хладне топлоте уобичајени код пацијената са ЦОВИД-19, терапија хладном топлином је боља од других приступа
2. Терапија на основу класификације
(1) Биљна биљка ефедре 6 г, Семен Армениацае Амарумг 10 г, сјеме Цоик 30 г, коријен текућине 6 г, коријен бакалне лубенице 15 г, Хуокианг 10 г, ризоме трска 30 г, коријен циротомија 15 г, индијски буеад 20 г , Кинеска Атрактилода Рхизоме 12 г, кора званичне магнолије 12 г.
(2) Спољашња хладноћа и унутрашња топлота Херба Епхедрае 9 г, Сирови гипс Фибросум 30 г, Семен Армениацае Амарумг 10 г, Ликоријенски коријен 6 г, Бајевични коријен лубенице 15 г, Перицарпиум Трицхосантхис 20 г, Фруцтус Аурантии 15 г, Барикс магнолије 12 г, Триптероспермум Цордифолиум 20 г, бела матичњака 15 г, Пинеллиа тубер 12 г, индијска буеад 20 г, коријен платикодона 9 г.
(3) Помелилиа тубер 12 г, темељни коријен лубање 15 г, златни нит 6 г, сушени ђумбир 6 г, кинески датум 15 г, коријен кудзувине 30 г, пастух 10 г, индијски буеад 20 г, Тхунберг Фритиллари Булб 15 г, семе Цоик 30 г, течност коријена 6 г.
(4) Унутрашњи блок епидемије токсина Користите цхеонгсимхван за лечење.
(5) Недостатак Ки плућа и слезине Мијешани коријен мљековице 30 г, коријен пилозе Асиабелл 20 г, печени атрактилоди ризома 15 г, индијски пасуљ 20 г, плод Амру 6 г, сибирски соломонсеал коријен 15 г, тунела пинеллиа 10 г, тангерина Пеел 6 г, Вингде Иан Рхизоме 20 г, Семен Нелумбинис 15 г, Кинески датум 15 г. Пацијенти у различитим фазама треба да користе различите приступе. Једна доза дневно. Прокухајте лек у води. Узимајте свако јутро и увече.
КСИИИ. Управљање употребом лекова пацијената са ЦОВИД-19
Пацијенти са ЦОВИД-19 често су компликовани са основним болестима које примају више врста лекова. Због тога би требало да обратимо више пажње на штетне реакције лекова и интеракције лекова како бисмо избегли оштећења органа изазвана лековима и побољшали стопу успешности лечења.
1. Идентификација нежељених реакција на лекове
Показано је да је учесталост ненормалне функције јетре 51.9% код пацијената са ЦОВИД-19 који су примили антивирусно лечење лопинавир / ритонавиром у комбинацији са антибидулатом. Мултиваријантна анализа открила је да су антивирусна средства и више пратећих лекова два независна фактора ризика од ненормалне функције јетре. Стога би требало појачати праћење нежељених реакција на лекове; непотребне комбинације лекова треба смањити. Главне нежељене реакције антивирусних средстава укључују:
(л) Лопинавир / ритонавир и дарунавир / кобицистат: дијареја, мучнина, повраћање, пораст аминотрансферазе у серуму, жутица, дислипидемија, повећање млечне киселине. Симптоми ће се опоравити након повлачења лека.
(2) Арб идол: повећање аминотрансферазе у серуму и жутица. У комбинацији са лопинавиром стопа инциденције је још виша. Симптоми ће се опоравити након повлачења лека. Понекад би могло да се изазове успоравање рада срца; стога је потребно избегавати комбинацију арбитола са инхибитором рецептора попут метопролола и пропранолола. Предлажемо да престанете са узимањем лекова када брзина откуцаја срца падне испод 60 / мин.
(3) Фапилавир: повишење мокраћне киселине у плазми, дијареја, неутропенија, шок, фулминантни хепатитис, акутна повреда бубрега. Нежељене реакције су обично виђене код старијих пацијената или пацијената компликованих олујом цитокина.
(4) Хлороквин фосфат: вртоглавица, главобоља, мучнина, повраћање, пролив, различите врсте осипа на кожи. Најтежа нежељена реакција је застој срца. Главна нежељена реакција је очна токсичност. Прије узимања лијека потребно је прегледати електрокардиограм. Лијек треба забранити пацијентима с аритмијом (нпр. Блок кондукције), ретиналном болешћу или губитком слуха.
2. Терапијско праћење лекова
Неким антивирусним и антибактеријским лековима је потребно терапијско праћење лекова (ТДМ). Табела 1 приказује концентрацију таквих лекова у плазми и њихово прилагођавање дозе. Након почетка аберација концентрације лека у плазми, режиме лечења треба прилагодити узимајући у обзир клиничке симптоме и истовремене лекове.
Табела 1 Распон концентрација и тачке којима треба обратити пажњу на уобичајене ТДМ лекове за пацијенте са Ц0ВИД-19
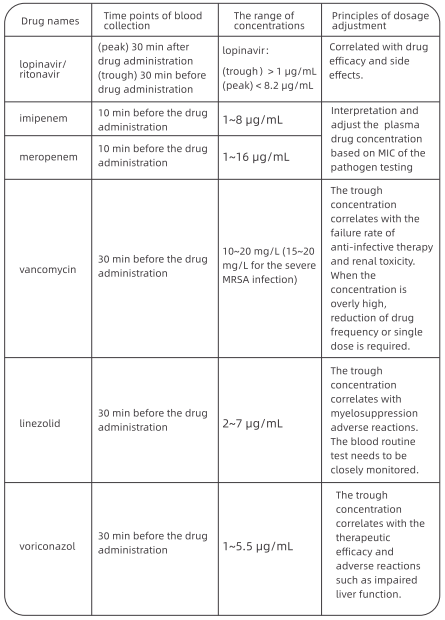
3. Обраћајући пажњу на потенцијалне интеракције са лековима
Антивирусни лекови попут лопинавира / ритонавира метаболишу се путем ензима ЦИП3А у јетри. Када пацијенти који примају истовремене лекове, потребно је пажљиво прегледати потенцијалне интеракције лекова. Табела 2 приказује интеракције између антивирусних лекова и уобичајених лекова за основне болести.
Табела 2 Интеракције између антивирусних лекова и уобичајених лекова који леже у основи
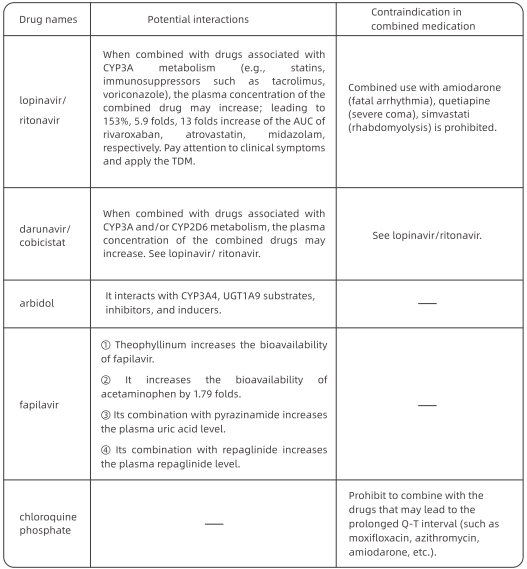
КСИВ. Психолошка интервенција код пацијената са ЦОВИД-19
1. Психолошки стрес и симптоми пацијената са ЦОВИД-19 Потврђени пацијенти са ЦОВИД-19 често имају симптоме као што су жаљење и незадовољство, усамљеност и беспомоћност, депресија, анксиозност и фобија, иритација и недостатак сна. Неки пацијенти могу имати нападе панике. Психолошке процене на изолованим одељењима показале су да је око 48% потврђених пацијената са ЦОВИД-19 манифестовало психолошки стрес током раног пријема, од којих је већина била због њиховог емоционалног одговора на стрес. Проценат делирија је висок код критично болесних пацијената. Чак постоји извештај о енцефалитису изазваном САРС-ЦоВ-2 који доводи до психолошких симптома као што су несвестица и раздражљивост.
2. Успостављање динамичког механизма за процену и упозоравање на психолошку кризу Психичка стања пацијената (индивидуални психолошки стрес, расположење, квалитет спавања и притисак) треба надгледати сваке недеље након пријема и пре отпуста. Алати за самооцењивање укључују: Упитник за самопријаву 20 (СРК-20), Упитник за здравље пацијента 9 {ПХК-9) и Генерализовани анксиозни поремећај 7 {ГАД-7). Алати за вршњачку оцену укључују: Хамилтонову скалу оцене депресије (ХАМД), Хамилтонову скалу оцењивања анксиозности {ХАМА), скалу позитивног и негативног синдрома (ПАНСС). У таквом посебном окружењу као што су изолована одељења, предлажемо да пацијенти буду вођени да попуњавају упитнике путем својих мобилних телефона. Лекари могу обавити интервју и извршити процену скале путем директне или интернетске дискусије.
3. Интервенција и лечење на основу процене
3.1 Принципи интервенције и лечења За блаже пацијенте предлаже се психолошка интервенција. Психолошко самоприлагођавање укључује тренинг опуштања дисања и тренирање пажње. За умерене до тешке пацијенте предлажу се интервенција и лечење комбиновањем лекова и психотерапије. Нови антидепресиви, анксиолитици и бензодиазепини могу се прописати за побољшање расположења и квалитета спавања пацијената. Антипсихотици друге генерације попут оланзапина и кветиапина могу се користити за побољшање психотичних симптома као што су илузија и заблуда.
3.2 Препоруке психотропних лекова код старијих пацијената Медицинске ситуације пацијената са ЦОВИД-19 средњих или старијих година често су компликоване физичким болестима као што су хипертензија и дијабетес. Због тога се приликом избора психотропних лекова морају у потпуности узети у обзир интеракције лекова и њихови ефекти на дисање. Препоручујемо употребу циталопрама, есциталопрама итд. За побољшање симптома депресије и анксиозности; бензодиазепини као што су естазолам, алпразолам, итд. за побољшање анксиозности и квалитета сна; оланзапин, кветиапин итд. за побољшање психотичних симптома.
КСВ. Рехабилитациона терапија за пацијенте са ЦОВИД-19
Тешки и критично болесни пацијенти пате од различитих степена дисфункције, посебно респираторне инсуфицијенције, дискинезије и когнитивних оштећења, током акутних фаза и фаза опоравка.
1. Рехабилитациона терапија за тешке и критично болесне пацијенте
Циљ ране рехабилитационе интервенције је смањење потешкоћа са дисањем, ублажавање симптома, ублажавање анксиозности и депресије и смањење учесталости компликација. Процес ране рехабилитационе интервенције је: процена рехабилитације - терапија - поновна процена.
1.1 Процена рехабилитације
На основу опште клиничке процене, посебно треба нагласити функционалну процену, укључујући дисање, срчани статус, кретање и АОЛ. Фокус на процени респираторне рехабилитације, која укључује процену торакалне активности, амплитуде активности дијафрагме, респираторног узорка и учесталости, итд. 1.2 Рехабилитациона терапија Рехабилитациона терапија тешких или критично болесних пацијената са ЦОВИД-19 углавном укључује управљање положајем, респираторни тренинг и физичку терапија.
(1) Управљање положајем. Постурална дренажа може смањити утицај спутума на респираторни тракт, што је посебно важно за побољшање В / К пацијента. Пацијенти морају да науче да се нагињу у положај који омогућава гравитацији да помогне у одводу излучивања из режња плућа или сегмената плућа. За пацијенте који користе седативе и који пате од поремећаја свести, може се применити стојећи кревет или узвишење главе кревета (30 ° -45 ° -60 °) ако стање пацијента дозвољава. Стојање је најбољи положај тела за дисање у стању мировања, што може ефикасно повећати ефикасност дисања пацијента и одржати волумен плућа. Све док се пацијент осећа добро, пустите пацијента да заузме стојећи положај и постепено повећавајте време стајања.
(2) Респираторна вежба. Вежбање може у потпуности проширити плућа, помоћи излучивању из плућних алвеола и дисајних путева да се избаце у велики дисајни пут како се спутум не би накупљао на дну плућа. Повећава витални капацитет и побољшава функцију плућа. Дубоко споро дисање и ширење грудног коша у комбинацији са ширењем рамена две су главне технике респираторних вежби.
Бреатхинг Дубоко споро дисање: током удисања, пацијент треба да се потруди да активно покреће дијафрагму. Дисање треба да буде што дубље и успорено како би се избегло смањење респираторне ефикасности узроковано брзо-плитким дисањем. У поређењу са торакалним дисањем, овој врсти дисања је потребна мања мишићна снага, али има бољу плимну запремину и вредност В / К, који се могу користити за прилагођавање дисања када се осећа недостатак ваздуха. Бреатхинг Дисање за ширење грудног коша у комбинацији са ширењем рамена: Повећати плућну вентилацију. Када дубоко полако удишете, приликом удисања човек проширује груди и рамена; и помера се уназад својим грудима и раменима док издише. Због посебних патолошких фактора вирусне упале плућа, дуготрајно суспендовање дисања треба избегавати како се не би повећао терет респираторне функције и срца, као и потрошња кисеоника. У међувремену, избегавајте пребрзо кретање. Подесите брзину дисања на 12-15 пута / мин.
(3) Активни циклус техника дисања. Може ефикасно уклонити излучивање бронха и побољшати функцију плућа без погоршања хипоксемије и опструкције протока ваздуха. Састоји се из три фазе (контрола дисања, ширење грудног коша и издах). Начин формирања циклуса дисања треба развити у складу са стањем пацијента.
(4) Тренер за позитиван експирацијски притисак. Плућни интерстицијум пацијената са ЦОВИД-19 тешко је оштећен. У механичкој вентилацији потребан је низак притисак и мала количина осеке да би се избегла оштећења плућног интерстицијума. Према томе, након уклањања механичке вентилације, тренер позитивног експирацијског притиска може се користити за помоћ у кретању излучевина из сегмената плућа мале запремине у сегменте велике запремине, смањујући потешкоће искашљавања. Позитивни притисак на издисај може се створити вибрацијом протока ваздуха, која вибрира дисајни пут да би се постигла потпора дисајном путу. Излучивања се затим могу уклонити док експираторни проток велике брзине помера излучевине.
(5) Физичка терапија. То укључује ултракратки талас, осцилаторе, спољни мембрански пејсмејкер, електричну стимулацију мишића итд.
КСВИ. Трансплантација плућа код пацијената са ЦОВИД-19
Трансплантација плућа је ефикасан приступ лечењу завршне фазе хроничних болести плућа. Међутим, ретко се извештава да је трансплантација плућа извршена за лечење акутних заразних болести плућа. На основу тренутне клиничке праксе и резултата, ФАХЗУ је резимирао ово поглавље као референцу за медицинске раднике. Генерално, следећи принципе истраживања, чинећи најбоље за спасавање живота, високо селективну и високу заштиту, ако лезије плућа не буду значајно побољшане након адекватног и разумног медицинског третмана, а пацијент је у критичном стању, трансплантација плућа би се могла размотрити са остале оцене.
1. Процена пре трансплантације
(1) Старост: Препоручује се да примаоци не буду старији од 70 година. Пацијенти старији од 70 година подлежу пажљивој процени других функција органа и способности постоперативног опоравка.
(2) Ток болести: Не постоји директна корелација између дужине тока болести и тежине болести. Међутим, за пацијенте са кратким курсевима болести (мање од 4-6 недеља) препоручује се потпуна медицинска процена како би се проценило да ли су обезбеђени одговарајући лекови, помоћ у вентилатору и ЕЦМО подршка.
(3) Статус плућне функције: На основу параметара прикупљених од ЦТ плућа, вентилатора и ЕЦМО, неопходно је проценити да ли постоји шанса за опоравак.
(4) Функционална процена осталих главних органа: а. Процена стања свести пацијената у критичном стању помоћу ЦТ-а мозга и електроенцефалографије је пресудна, јер би већина њих била седатирана дужи период; б. Срчане процене, укључујући електрокардиограм и ехокардиографију које се фокусирају на величину десног срца, притисак у плућној артерији и функцију левог срца, су веома препоручљиве; ц. Такође треба надгледати нивое серумског креатинина и билирубина; за пацијенте са отказивањем јетре и бубрежне инсуфицијенције, не би требало да буду подвргнути трансплантацији плућа док се функције јетре и бубрега не опораве.
(5) Тест нуклеинске киселине на ЦОВИД-19: Пацијент треба да буде негативан на најмање два узастопна теста нуклеинске киселине са временским интервалом дужим од 24 сата. С обзиром на повећане инциденте резултата теста ЦОВИД-19 који се након третмана враћају са негативних на позитивне, препоручује се ревизија стандарда на три узастопна негативна резултата. Идеално би било да се негативни резултати примете у свим узорцима телесне течности, укључујући крв, спутум, назофаринкс, бронхо-алвеоларни лаваж, урин и измет. С обзиром на тешкоће у раду, међутим, барем би испитивање узорака испљувка и бронхо-алвеоларног испирања требало да буде негативно.
(6) Процена статуса инфекције: Са продуженим стационарним лечењем, неки пацијенти са ЦОВИД-19 могу имати вишеструке бактеријске инфекције, па се стога препоручује потпуна медицинска процена да би се проценила ситуација у контроли инфекције, посебно за бактеријску инфекцију отпорну на више лекова. . Штавише, требало би формирати планове антибактеријског лечења након поступка како би се проценио ризик од инфекција након поступка.
(7) Преоперативни поступак медицинске процене за трансплантацију плућа код пацијената са ЦОВИД-19: план лечења који је предложио ИЦУ тим • мултидисциплинарна дискусија • свеобухватна медицинска процена • анализа и лечење релативних контраиндикација • прехабилитација пре трансплантације плућа.
2. Контраиндикације Погледајте 2014 ИСХЛТ консензус: Консензус документ за избор кандидата за трансплантацију плућа који је издало Међународно друштво за трансплантацију срца и плућа (ажурирано 2014. године).
КСВИИ. Стандарди отпуштања и план праћења за пацијенте са ЦОВИД-19
1. Стандарди испуштања
(1) Телесна температура остаје нормална најмање 3 дана (температура ушију је нижа од 37.5 ° Ц);
(2) Респираторни симптоми су значајно побољшани;
(3) Нуклеинска киселина је два пута узастопно негативно тестирана на патогене респираторног тракта (интервал узорковања дужи од 24 сата); тест нуклеинске киселине на узорцима столице може се истовремено извршити, ако је могуће;
(4) Снимање плућа показује очигледно побољшање лезија;
(5) Не постоје коморбидитети или компликације који захтевају хоспитализацију;
(6) СпО,> 93% без удисања уз помоћ кисеоника;
(7) Отпуст је одобрио мултидисциплинарни медицински тим.
2. Лекови након отпуштања Генерално, антивирусни лекови нису потребни након отпуштања. Лечење симптома може се применити ако пацијенти имају благи кашаљ, лош апетит, густ језик, итд. Антивирусни лекови се могу користити након отпуштања за пацијенте са вишеструким лезијама плућа у прва 3 дана након негативног тестирања њихове нуклеинске киселине.
3. Кућна изолација Пацијенти морају да наставе две недеље изолације након отпуста. Препоручени услови изолације куће су
① Независни дневни боравак са честим проветравањем и дезинфекцијом;
② Избегавајте контакт са бебама, старијим особама и људима са слабим имунолошким функцијама код куће;
Пацијенти и чланови њихове породице морају често да носе маске и да перу руке;
④ Телесна температура се узима два пута дневно (ујутру и увече) и пажљиво пази на све промене у стању пацијента.
4. Праћење Потребно је организовати специјализованог лекара за праћење сваког отпуштеног пацијента. Први накнадни позив треба упутити у року од 48 сати након отпуста. Амбулантно праћење вршиће се 1 недељу, 2 недеље и 1 месец након отпуста. Прегледи укључују функције јетре и бубрега, тест крви, тест нуклеинске киселине узорака спутума и столице, а тест плућне функције или ЦТ плућа треба прегледати у складу са стањем пацијента. Додатни телефонски позиви требало би да се обаве 3 и 6 месеци након отпуста.
5. Управљање пацијентима који су поново добили позитиван тест након отпуста У нашој болници су примењени строги стандарди отпуста. У нашој болници не постоји отпуштен случај чији су узорци спутума и столице поново позитивни у нашим праћењима. Међутим, постоје неки пријављени случајеви да се пацијенти поново тестирају позитивно након отпуштања на основу стандарда националних смерница (негативни резултати најмање 2 узастопна бриса грла прикупљена у интервалу од 24 сата; телесна температура остаје нормална 3 дана, симптоми су се значајно побољшали; очигледна апсорпција упале на сликама плућа). То је углавном због грешака при узимању узорака и лажно негативних резултата испитивања. За ове пацијенте се препоручују следеће стратегије: {1) Изолација у складу са стандардима за пацијенте са Ц0ВИД-19. {2) Наставак пружања антивирусног третмана који се показао ефикасним током претходне хоспитализације. (3) Испуштање само када се примети побољшање на снимању плућа и испљувак и столица буду негативни 3 пута узастопно (са интервалом од 24 сата). (4) Кућна изолација и накнадне посете након отпуста у складу са горе поменутим захтевима.
ВИ. Општа нега
1. Надгледање Виталне знакове пацијента треба континуирано надгледати, посебно промене у свести, брзини дисања и засићењу кисеоником. Уочите симптоме као што су кашаљ, спутум, стезање у грудима, диспнеја и цијаноза. Пажљиво пратите анализу гасова артеријске крви. Правовремено препознавање сваког погоршања ради прилагођавања стратегија терапије кисеоником или предузимања хитних мера одговора. Обратите пажњу на повреду плућа повезану са вентилатором (ВАЛи} када сте под високим позитивним притиском на крају издисаја (ПЕЕП) и потпором високог притиска. Пажљиво пратите промене притиска у дисајним путевима, јачине ваздуха и брзине дисања.
2. Превенција аспирације
(1) Монитор задржавања желуца: вршити континуирано постпилорично храњење с пумпом за исхрану да би се смањио гастроезофагеални рефлукс. Процијените покретљивост желуца и задржавање желуца помоћу ултразвука ако је могуће. Пацијентима са нормалним пражњењем желуца не препоручује се рутинско оцењивање;
(2) Процените задржавање желуца свака 4 сата. Поновно улијте аспират ако је заостала запремина желуца <100 мл; у супротном, пријавите се лекару;
(3) Превенција аспирације током превоза пацијента: пре транспорта зауставити носно храњење, усисавати желудачне остатке и спојити желудачну цев у врећу негативног притиска. Током транспорта подигните пацијентову главу до 30 °;
(4) Спречавање аспирације током ХФНЦ-а: Проверите овлаживач свака 4 сата да бисте избегли прекомерно или недовољно влажење. Одмах уклоните сву воду сакупљену у цеви да се спречи кашаљ и аспирација проузрокована случајним уласком кондензата у дисајне путеве. Држите положај носне каниле виши од машине и цеви. Брзо уклоните конденз у систему.

